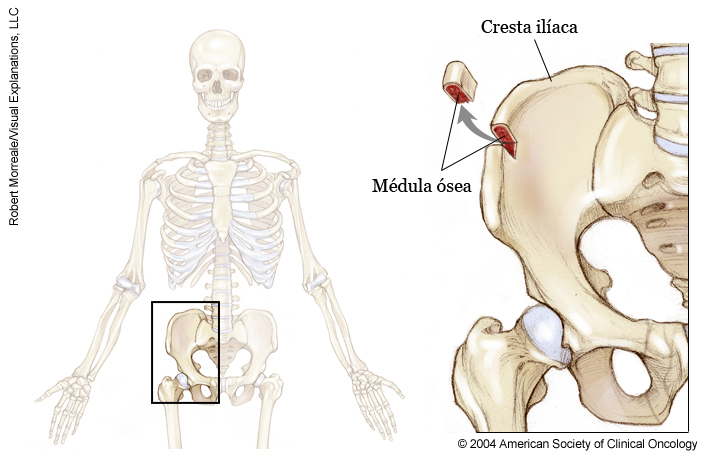
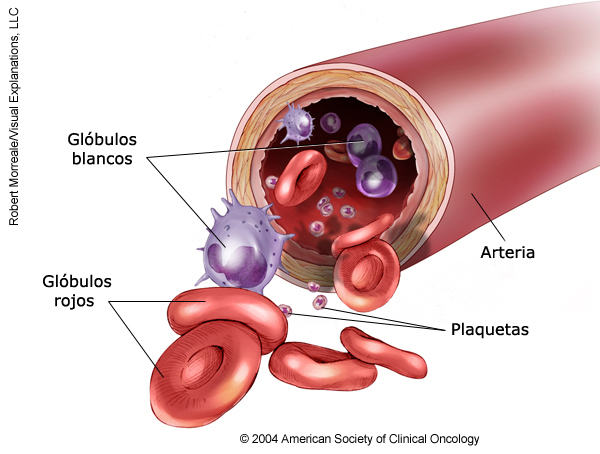
EN ESTA PÁGINA: Encontrará información sobre los diferentes tipos de tratamientos que los médicos usan en las personas con CML. Use el menú para ver otras páginas.
Esta sección describe los tipos de tratamientos que son el estándar de atención para la CML. “Estándar de atención” significa los mejores tratamientos conocidos. Al tomar decisiones relacionadas con el plan de tratamiento, se le recomienda que considere la opción de participar en ensayos clínicos. Un ensayo clínico es un estudio de investigación que prueba un nuevo enfoque al tratamiento. Los médicos desean saber si el nuevo tratamiento es seguro, eficaz y posiblemente mejor que el tratamiento estándar. Los ensayos clínicos pueden probar un nuevo fármaco, una nueva combinación de tratamientos estándares o nuevas dosis de fármacos estándares u otros tratamientos. Los ensayos clínicos son una opción para tener en cuenta para el tratamiento y la atención en todos los estadios de la CML. Su médico puede ayudarlo a considerar todas sus opciones de tratamiento. Para obtener más información sobre los ensayos clínicos, vea las secciones Acerca de los ensayos clínicos y Últimas investigaciones.
Descripción general del tratamiento
En la atención del cáncer, a menudo trabajan juntos distintos tipos de médicos para crear un plan de tratamiento integral de los pacientes que combine distintos tipos de tratamientos. Esto se denomina equipo multidisciplinario (en inglés). Es importante que un hematólogo u oncólogo con experiencia en cánceres de sangre trate a una persona con CML. El hematólogo es un médico que se especializa en el tratamiento de los trastornos de la sangre. Un oncólogo es un médico que se especializa en el tratamiento del cáncer. Los equipos de atención del cáncer incluyen una variedad de otros profesionales de la atención médica, por ejemplo, auxiliares médicos, enfermeros de oncología, trabajadores sociales, farmacéuticos, asesores, dietistas, asesores financieros y otros.
A continuación, se describen los tipos de tratamiento frecuentes para la CML, junto con información sobre la determinación de la efectividad del tratamiento y las recomendaciones habituales de tratamiento detalladas por fase de la enfermedad. Su plan de atención también incluirá opciones para ayudar a prevenir los síntomas y los efectos secundarios, así como también el tratamiento para cualquier síntomas y efecto secundario que experimente. Estas son dos partes importantes de la atención para el cáncer.
Las opciones y recomendaciones en cuanto a tratamiento dependen de varios factores, entre ellos, la fase de la enfermedad, los efectos secundarios posibles, así como también las preferencias del paciente y su estado de salud general. Los tratamientos para la CML han mejorado en gran medida en los últimos 16 años, al cambiar totalmente la manera en que el tratamiento se administra y al ayudar a muchos pacientes a vivir más tiempo.
Tómese tiempo para obtener información sobre todas sus opciones de tratamiento y asegúrese de hacer preguntas sobre cosas que no estén claras. Hable con su médico acerca de los objetivos de cada tratamiento y lo que puede esperar mientras recibe el tratamiento. También es importante que hable con su equipo de atención médica sobre los costos del tratamiento, ya que muchos de los fármacos analizados a continuación se deben seguir tomando de por vida. Obtenga más información sobre cómo tomar decisiones sobre el tratamiento (en inglés).
Terapias con medicamentos
La terapia sistémica es el uso de medicamentos para destruir las células cancerosas. Este tipo de medicamentos se administra a través del torrente sanguíneo para llegar a las células cancerosas en todo el cuerpo. Generalmente un oncólogo médico o un hematólogo receta las terapias sistémicas.
Algunos de los métodos frecuentes para administrar terapias sistémicas incluyen un tubo intravenoso (i.v.) que se coloca en una vena con una aguja, o una pastilla o cápsula que se traga (por vía oral).
Los tipos de terapias sistémicas que se usan para la CML incluyen:
-
terapia dirigida
-
quimioterapia
-
inmunoterapia
Cada uno de estos tipos de terapia se analizan a continuación con más detalle. Una persona puede recibir solamente 1 tipo de terapia sistémica por vez o una combinación de terapias sistémicas al mismo tiempo.
Los medicamentos utilizados para tratar el cáncer se evalúan constantemente. Con frecuencia, hablar con su médico es la mejor forma de obtener información sobre los medicamentos que le recetaron, su finalidad y sus potenciales efectos secundarios o interacciones con otros medicamentos. Obtenga más información sobre sus medicamentos recetados usando las bases de datos de fármacos en las que se pueden realizar búsquedas (en inglés).
Terapia dirigida
La terapia dirigida es un tratamiento que se dirige a los genes o a las proteínas específicos del cáncer, o a las condiciones del tejido que contribuyen al crecimiento y a la supervivencia del cáncer. Este tipo de tratamiento bloquea el crecimiento y la diseminación de las células cancerosas y, a la vez, limita el daño a las células sanas.
No todos los cánceres tienen los mismos blancos. Para determinar cuál es el tratamiento más eficaz, su médico puede realizar pruebas para identificar los genes, las proteínas y otros factores involucrados en su leucemia. Esto ayuda a que los médicos puedan encontrar el tratamiento más eficaz que mejor se adapte a cada paciente, siempre que sea posible. Además, continúan realizándose estudios de investigación para obtener más información sobre objetivos moleculares específicos y tratamientos nuevos dirigidos a ellos. Obtenga más información sobre los conceptos básicos de los tratamientos dirigidos.
Para la CML, el objetivo es la única proteína denominada enzima tirosina cinasa BCR-ABL. Los fármacos que se dirigen a la enzima tirosina cinasa BCR-ABL se llaman inhibidores de la tirosina cinasa o TKI (tyrosine kinase inhibitor). Estos tipos de fármacos pueden impedir el funcionamiento de la enzima BCR-ABL, lo que hace que las células de la CML mueran rápidamente.
Es importante destacar que los hombres y las mujeres que reciben TKI deben evitar concebir un hijo o quedar embarazadas mientras reciben los fármacos debido al riesgo para el bebé en gestación. Para encontrar el mejor tratamiento, los pacientes deben hablar con sus médicos sobre los riesgos y beneficios de estos fármacos, incluidos los efectos secundarios posibles, y cómo se pueden manejar. Por ejemplo, estos fármacos pueden provocar inflamación del hígado, que es un problema para las personas con hepatitis. Así que se debe evaluar si los pacientes tienen hepatitis antes de comenzar el tratamiento (en inglés) con cualquiera de estos fármacos. Además, algunos TKI pueden interactuar con ciertos alimentos, vitaminas o suplementos. Hable con su equipo de atención médica sobre qué alimentos, vitaminas o suplementos tal vez deba evitar. Si un paciente experimenta demasiados efectos secundarios, se puede usar otro TKI.
Actualmente hay 5 TKI disponibles para la CML:
-
Imatinib (Gleevec). El imatinib fue la primera terapia dirigida aprobada por la Administración de Alimentos y Medicamentos (Food and Drug Administration, FDA) de los EE. UU. para la CML en 2001. Se toma en comprimido una o dos veces al día. Funciona mejor que la quimioterapia para tratar la CML y provoca menos efectos secundarios (consulte a continuación). Casi todos los pacientes con CML en fase crónica experimentan un retorno a niveles saludables de sus recuentos sanguíneos y una reducción del tamaño del bazo después de recibir este fármaco. Lo más importante es que del 80 % al 90 % de los pacientes con un diagnóstico reciente de CML en fase crónica que reciben imatinib ya no tienen niveles detectables de células con el cromosoma Filadelfia. El imatinib también se puede usar para tratar otros tipos de cáncer, como leucemia linfoblástica aguda (acute lymphoblastic leukemia, ALL) con presencia del cromosoma Filadelfia.
El riesgo de desarrollar resistencia a la CML una vez que responde completamente al imatinib es muy bajo. Los pacientes con poca cantidad de células restantes con el cromosoma Filadelfia permanecerán en la fase crónica más tiempo tomando imatinib del que podrían estar con los tratamientos anteriores. Es demasiado pronto para saber cuánto tiempo durarán estas respuestas o si los pacientes se curarán con este medicamento solo. Sin embargo, hay muchos pacientes que fueron tratados con imatinib desde los primeros ensayos clínicos en 1999, que aún no tienen células detectables con el cromosoma Filadelfia.
Los efectos secundarios del imatinib son leves, pero pueden incluir dolor estomacal, que es muy poco frecuente cuando el imatinib se toma con alimentos, cambios en los recuentos sanguíneos, retención de líquido, hinchazón alrededor de los ojos, cansancio, diarrea y calambres musculares.
-
Dasatinib (Sprycel). Dasatinib fue aprobado por la FDA como un tratamiento inicial para pacientes con un diagnóstico reciente de CML en fase crónica y en los casos en que otros fármacos no estén funcionando. Es un comprimido que se puede tomar una vez al día, o a veces dos veces al día, según la dosis. Los efectos secundarios incluyen anemia, un nivel bajo de glóbulos blancos denominado neutropenia, un recuento bajo de plaquetas denominado trombocitopenia y problemas pulmonares, que incluyen líquido alrededor de los pulmones o hipertensión pulmonar. El médico controlará con frecuencia los recuentos sanguíneos del paciente después de comenzar el dasatinib y puede ajustar la dosis o interrumpir temporalmente la administración del fármaco si los recuentos sanguíneos del paciente disminuyen a niveles demasiado bajos. El dasatinib también puede ocasionar sangrado, retención de líquidos, diarrea, erupción cutánea, dolor de cabeza, fatiga y náuseas. El dasatinib requiere ácido estomacal para ser absorbido; por lo tanto, los pacientes no deben tomar medicamentos antiácidos.
-
Nilotinib (Tasigna). Nilotinib también está aprobado por la FDA como un tratamiento inicial para pacientes con un diagnóstico reciente de CML en fase crónica y en los casos en que otros fármacos no estén funcionando. Es una cápsula que los pacientes toman por boca dos veces al día con el estómago vacío. Los efectos secundarios frecuentes incluyen recuentos sanguíneos bajos, erupción, dolor de cabeza, náuseas, diarrea y comezón. Otros posibles efectos secundarios graves pero poco frecuentes incluyen niveles altos de azúcar en sangre, acumulación de líquido e inflamación del páncreas o del hígado. Los efectos secundarios más graves del nilotinib incluyen problemas cardíacos y vasculares que pueden poner en riesgo la vida y que pueden llevar a una arritmia, estrechamiento de los vasos sanguíneos, accidente cerebrovascular y una posible muerte súbita. Estos efectos secundarios son muy raros, pero es posible que algunos pacientes necesiten análisis para controlar la salud de su corazón durante el tratamiento. Puede haber interacciones con otros medicamentos que pueden aumentar estos riesgos, por lo que debe asegurarse de hablar con su médico sobre todos los medicamentos que esté tomando.
-
Bosutinib (Bosulif). En 2012, la FDA aprobó el bosutinib para tratar la CML, cuando 1 de los otros TKI no resultó eficaz o si un paciente experimentó demasiados efectos secundarios. Los efectos secundarios más frecuentes incluyen diarrea, náuseas y vómitos, niveles bajos de células sanguíneas, dolor abdominal, cansancio, fiebre, reacciones alérgicas y problemas hepáticos.
-
Ponatinib (Iclusig). La FDA también aprobó el ponatinib en 2012 para los pacientes cuando 1 de los otros TKI no resultó eficaz o si un paciente experimentó demasiados efectos secundarios. El ponatinib también está dirigido a células de CML que tienen una mutación particular, conocida como T315I, que hace que estas células sean resistentes a otros TKI aprobados actualmente. Los efectos secundarios más frecuentes incluyen presión arterial alta, erupción, dolor abdominal, cansancio, dolor de cabeza, piel seca, estreñimiento, fiebre, dolor articular y náuseas. El ponatinib también puede causar problemas cardíacos, estrechamiento grave de los vasos sanguíneos, coágulos sanguíneos, accidente cerebrovascular o problemas hepáticos.
Determinación de la efectividad del tratamiento de los TKI
Los pacientes que reciben un TKI se deben realizar controles regulares con el equipo de atención médica para observar qué tan bien funciona el tratamiento. Estas pruebas se realizan generalmente cada 3 meses durante el primer año de tratamiento. La respuesta de la CML incluye:
Estas respuestas pueden cambiar con el tiempo y existe el riesgo de que la CML empeore sin un tratamiento más eficaz. En ocasiones, esto significa continuar con el TKI para ver si el tratamiento sigue ayudando o puede implicar cambiar a otro TKI.
Se utilizan otras pruebas específicas para detectar la cantidad de células que tienen el cromosoma Filadelfia o que contienen el gen de fusión BCR-ABL. Cuando se diagnostica la CML, el cromosoma Filadelfia se encuentra en casi toda la médula ósea y las células sanguíneas de una persona. Una vez que la CML de una persona muestra una respuesta hematológica completa, el médico busca luego una repuesta citogenética con pruebas como FISH (consulte Diagnóstico).
-
Una repuesta citogenética completa significa que no se encuentra ninguna célula con el cromosoma Filadelfia en las pruebas citogenéticas de rutina.
-
Una respuesta citogenética parcial significa que entre el 1 % y el 35 % de las células aún tienen el cromosoma Filadelfia.
-
Una repuesta citogenética mínima significa que más del 35 % de las células aún tienen el cromosoma Filadelfia.
Una respuesta molecular se puede determinar cuando se usa la prueba PCR para detectar el gen de fusión BCR-ABL.
-
Una respuesta molecular importante significa que una cantidad muy pequeña de células (más de 1,000 veces menos que en el momento del diagnóstico) con el gen de fusión BCR-ABL se encuentran en la médula ósea o en la sangre periférica.
-
Una respuesta molecular completa se da cuando no se encuentran células del gen de fusión BCR-ABL en la médula ósea ni en la sangre periférica.
Un objetivo inicial importante del tratamiento es lograr una respuesta citogenética completa. Esto podría requerir otra biopsia de médula ósea si no está claro si el fármaco está funcionando. O puede ser necesaria otra biopsia de médula ósea después de 6 a 12 meses de tratamiento para confirmar una respuesta citogénica. No está claro si alguno de estos fármacos puede curar la CML. La enfermedad puede volver a aparecer si se interrumpe el tratamiento. Si el tratamiento con 1 de estos fármacos está funcionando, el paciente ya no tiene más evidencia de células con el cromosoma Filadelfia en la médula ósea y tiene niveles normales de cédulas sanguíneas. Esto se denomina remisión citogenética completa. En la actualidad se recomienda que los pacientes reciban estos fármacos durante toda la vida para evitar que la CML vuelva. La investigación reciente sugiere que algunos pacientes podrían interrumpir de manera segura el tratamiento después de una respuesta estable y profunda.
Control
Los análisis de sangre más sensibles, como PCR y ocasionalmente FISH (consulte Diagnóstico), se realizan generalmente cada 3 meses en una muestra de sangre después de que una persona tenga una respuesta citogenética en las células de la médula ósea. Los pacientes que no tienen células con el cromosoma Filadelfia en las pruebas citogenéticas periódicas a menudo necesitan realizarse una prueba de PCR para detectar una respuesta molecular. Los pacientes que tienen una disminución rápida en la cantidad de células con el cromosoma Filadelfia a los 3 meses después de comenzar el tratamiento pueden tener los mejores resultados a largo plazo.
La prueba más sensible para detectar la CML restante se denomina prueba de PCR de transcriptasa inversa cuantitativa (quantitative reverse transcriptase PCR, Q-RT-PCR). Se recomienda realizar esta prueba en una muestra de sangre cada 3 meses. Generalmente, esta prueba puede hallar 1 célula de CML que queda entre 1 millón de células sanguíneas sanas. Cuando esta prueba es negativa, es muy probable que la CML esté prácticamente erradicada. Por otro lado, si una persona continúa tomando el medicamento como se le indica y si los resultados de esta prueba comienzan a elevarse, entonces, el tratamiento actual ya no funciona más. Esto significa que es probable que sea tiempo de cambiar los medicamentos antes de que la enfermedad empeore.
Algunas veces, un TKI deja de funcionar porque la CML desarrolla resistencia al fármaco. Un motivo por el que la resistencia puede ocurrir es si los pacientes no toman los medicamentos de manera periódica, según lo recetado, por lo que es importante que los pacientes tomen el medicamento según se lo indiquen (en inglés). Aunque los pacientes utilicen el medicamento correctamente, la CML puede volverse resistente a los TKI; por este motivo, es importante realizar un control regular con las pruebas citogenéticas, FISH o PCR para saber qué tan bien continúa funcionando el fármaco.
Se ha demostrado que el dasatinib y el nilotinib producen una respuesta citogenética completa más pronto y en más personas a las que recién se les diagnosticó CML, en comparación con el imatinib. Sin embargo, el imatinib se ha usado por más tiempo. No hay ninguna diferencia en la supervivencia general al usar imatinib u otro TKI como tratamiento inicial. El bosutinib y el ponatinib son fármacos más nuevos pero ambos también han producido respuestas citogenéticas completas en personas con CML. Debido a los posibles efectos secundarios graves, se necesita tener cuidado y realizar un control minucioso si se recomienda ponatinib una vez que otros fármacos han dejado de funcionar. Sin embargo, el ponatinib es el único TKI que funciona en el caso de los pacientes cuyas células CML tienen una mutación de T315I. Si el medicamento con el que comienza deja de funcionar, es posible que se aumente la dosis o que se use un TKI diferente.
La CML que se trata con un TKI a largo plazo puede llamarse un cáncer crónico. Este tipo de tratamiento extendido puede suponer desafíos únicos. Obtenga más información sobre cómo vivir con cáncer crónico (en inglés).
Quimioterapia
La quimioterapia es el uso de fármacos para destruir las células cancerosas, generalmente al poner fin a su capacidad para crecer y dividirse.
Un régimen o programa de quimioterapia, por lo general, consiste en una cantidad específica de ciclos que se administran en un período determinado. Un paciente puede recibir un fármaco por vez o una combinación de diferentes fármacos administrados al mismo tiempo.
Con frecuencia, se indica un fármaco denominado hidroxiurea (Hydrea, Droxia) para reducir la cantidad de glóbulos blancos hasta que se realice el diagnóstico definitivo de la CML mediante las pruebas descritas en la sección Diagnóstico. Este fármaco, que se administra en forma de cápsula, funciona bien para regresar las células sanguíneas a los niveles normales en unos días o semanas, y reducir el tamaño del bazo, pero no reduce el porcentaje de células con el cromosoma Filadelfia y no evita la fase blástica cuando se administra solo. Aunque la hidroxiurea tiene pocos efectos secundarios, la mayoría de los pacientes con un diagnóstico reciente de CML en fase crónica reciben imatinib u otros TKI (consulte arriba) lo más pronto posible. Esto significa que no necesitan hidroxiurea, o la utilizan solo durante un período corto de tiempo. Los efectos secundarios de la quimioterapia dependen del fármaco específico y de la dosificación, y por lo general se vuelven menos graves con el tiempo.
En 2012, el fármaco mepesuccinato de omacetaxina (Synribo) fue aprobado por la FDA para pacientes con CML en fase crónica o acelerada que no responde a uno de los TKI descritos anteriormente. La omacetaxina se administra a través de una inyección debajo de la piel diariamente durante 7 a 14 días. Los efectos secundarios más frecuentes incluyen trombocitopenia, anemia, neutropenia, diarrea, náuseas, cansancio, debilidad, irritación de la piel donde se administró el fármaco, fiebre e infección.
Obtenga más información sobre los aspectos básicos de la quimioterapia.
Inmunoterapia
La inmunoterapia, también llamada terapia biológica, está diseñada para estimular las defensas naturales del cuerpo a fin de combatir el cáncer. Utiliza materiales producidos por el cuerpo o fabricados en un laboratorio para mejorar, dirigir o restaurar la función del sistema inmunitario. El interferón (Alferon, Infergen, Intron A, Roferon-A) es un tipo de inmunoterapia. Puede disminuir la cantidad de glóbulos blancos y, a veces, disminuye la cantidad de células que tienen el cromosoma Filadelfia.
El interferón se administra a diario o todas las semanas mediante una inyección debajo de la piel. A veces causa efectos secundarios parecidos a la gripe, como fiebre, escalofríos, fatiga y pérdida de apetito. Cuando se administra de manera continua, también puede causar pérdida de energía y cambios en la memoria. El interferón era el tratamiento principal para la CML en fase crónica antes de que el imatinib estuviera disponible. Sin embargo, ya no se recomienda interferón como el primer tratamiento para la CML porque se ha demostrado mediante investigaciones que los TKI funcionan mejor para tratar la CML y causan menos efectos secundarios. Sin embargo, a diferencia de los TKI, el interferón es seguro para el uso durante el embarazo.
Hable con su médico sobre los posibles efectos secundarios de la inmunoterapia recomendada para usted. Obtenga más información sobre los aspectos básicos de la inmunoterapia.
Trasplante de médula ósea/células madre
Un trasplante de médula ósea es un procedimiento médico en el cual la médula ósea que contiene leucemia se reemplaza por células altamente especializadas, denominadas células madre hematopoyéticas, que se desarrollan en médula ósea sana. Las células madre hematopoyéticas son células formadoras de sangre y se encuentran tanto en el torrente sanguíneo como en la médula ósea. Hoy en día, a este procedimiento se lo denomina más frecuentemente trasplante de células madre, en lugar de trasplante de médula ósea, porque en realidad lo que se trasplanta son las células madre en la sangre y no el tejido de la médula ósea en sí mismo.
Antes de recomendar un trasplante, los médicos hablarán con el paciente sobre los riesgos de este tratamiento. Los médicos también considerarán otros factores diversos, como la fase de la CML, los resultados de los tratamientos previos, la edad y el estado de salud general del paciente. Si bien un trasplante de médula ósea es el único tratamiento que puede curar la CML, actualmente se lo utiliza con menos frecuencia. Esto se debe a que los trasplantes de médula ósea tienen muchos efectos secundarios, y los TKI son muy eficaces para la CML y tienen menos efectos secundarios
Existen 2 tipos de trasplante de células madre, según el origen de las células madre sanguíneas de reemplazo: alogénico (allogeneic, ALLO) y autólogo (autologous, AUTO). El ALLO usa células madres donadas, mientras que el AUTO usa las células madre propias del paciente. En ambos tipos, el objetivo es destruir las células cancerosas en la médula, la sangre y otras partes del cuerpo, usando quimioterapia o radioterapia y, luego, permitir que las células madre sanguíneas de reemplazo creen una médula ósea sana. En el tratamiento de la CML solo se utilizan trasplantes ALLO.
Los efectos secundarios dependen del tipo de trasplante, su salud general y otros factores. Obtenga más información sobre los conceptos básicos del trasplante de células madre y de médula ósea.
Atención para los síntomas y efectos secundarios
A menudo, la leucemia y su tratamiento producen efectos secundarios. Además de los tratamientos para retardar, detener o eliminar la enfermedad, un aspecto importante de la atención es aliviar los síntomas y los efectos secundarios que tiene la persona. Este enfoque se denomina cuidados paliativos o atención de apoyo, e incluye brindarle apoyo al paciente con sus necesidades físicas, emocionales y sociales.
Los cuidados paliativos son cualquier tipo de tratamiento que se centre en reducir los síntomas, mejorar la calidad de vida y brindar apoyo a los pacientes y sus familias. Cualquier persona, independientemente de la edad o del tipo de cáncer, puede recibir cuidados paliativos. Los cuidados paliativos actúan mejor cuando comienzan lo más pronto posible en el proceso del tratamiento del cáncer. A menudo, las personas reciben tratamiento para la leucemia al mismo tiempo que reciben tratamiento para aliviar los efectos secundarios. De hecho, las personas que reciben ambos tratamientos al mismo tiempo con frecuencia tienen síntomas menos graves, mejor calidad de vida e informan que están más satisfechos con el tratamiento.
Los tratamientos paliativos varían ampliamente y, con frecuencia, incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y otras terapias. Usted también puede recibir tratamientos paliativos similares a los utilizados para eliminar la leucemia, como la quimioterapia. Hable con su médico sobre los objetivos de cada tratamiento en su plan de tratamiento.
Antes de comenzar el tratamiento, hable con su equipo de atención médica acerca de los posibles efectos secundarios de su plan de tratamiento específico y las opciones de cuidados paliativos. Durante el tratamiento y después de este, asegúrese de informar a su médico o a otro integrante del equipo de atención médica si experimenta un problema, de modo que pueda abordarse tan pronto como sea posible. Obtenga más información sobre los cuidados paliativos.
Opciones de tratamiento según la fase
Fase crónica
El objetivo inmediato del tratamiento es reducir cualquier síntoma de la CML. El objetivo a largo plazo es disminuir o eliminar las células con el cromosoma Filadelfia para retardar la enfermedad o evitar que esta pase a una fase blástica. Con frecuencia, el tratamiento incluirá primero un TKI (consulte Terapia dirigida, arriba). Un trasplante ALLO de células madre se consideraría después solo si el tratamiento con TKI no es exitoso.
Fase acelerada
Los mismos fármacos utilizados en la fase crónica de la CML también se pueden utilizar en la fase acelerada. Si bien el tratamiento con un TKI puede funcionar mejor en la fase acelerada de la CML, es menos probable que funcione tan bien como en la fase crónica de la CML. El dasatinib o nilotinib son más eficaces para lograr remisiones más largas, pero en muchos pacientes la CML reaparece dentro de los 2 años, aproximadamente. Por lo tanto, se debería considerar un trasplante ALLO de células madre cuando sea posible. Si no se recomienda un trasplante ALLO de células madre o si no se puede encontrar un donante compatible, el plan de tratamiento puede incluir un TKI distinto o un ensayo clínico.
Fase blástica
El tratamiento con un TKI solo funciona bien durante algunos meses para pacientes en fase blástica, pero puede ayudar a controlar la CML mientras se hacen los arreglos para un trasplante de células madre/médula ósea. Si se puede realizar el trasplante mientras el imatinib o el dasatanib funcionan, los resultados a largo plazo son mejores. El trasplante de células madre/médula ósea en la fase blástica es menos exitoso que en la fase crónica, pero este enfoque ha funcionado bien para algunos pacientes. Muchas personas con CML en la fase blástica reciben imatinib o dasatinib más quimioterapia similar a la que se utiliza en pacientes con leucemia aguda, como leucemia mieloide aguda (acute myeloid leukemia, AML) o leucemia linfoblástica aguda (acute lymphoblastic leukemia, ALL). Las probabilidades de remisión relacionadas con este enfoque son del 20 % al 30 %, aproximadamente, aunque en la mayoría de los pacientes la leucemia vuelve a aparecer al cabo de algunas semanas o meses. Con frecuencia, se administra hidroxiurea (consulte Quimioterapia, arriba) a los pacientes porque puede ayudar a controlar los niveles de células sanguíneas. Si el trasplante de células madre/médula ósea no es una opción, el médico puede recomendar un ensayo clínico.
CML resistente
Si la leucemia no responde al tratamiento, es una buena idea hablar con médicos que tienen experiencia en tratar la CML resistente. Los médicos pueden tener opiniones diferentes sobre el mejor plan de tratamiento estándar. Los ensayos clínicos también pueden ser una opción. Obtenga más información sobre la búsqueda de una segunda opinión antes de comenzar el tratamiento, de manera que se sienta cómodo con el plan de tratamiento elegido. Este análisis puede incluir ensayos clínicos.
Su plan de tratamiento puede incluir una combinación de terapia dirigida, quimioterapia y trasplante de médula ósea/células madre. Los cuidados paliativos también serán importantes para ayudar a prevenir y aliviar los síntomas y los efectos secundarios.
Para la mayoría de las personas, un diagnóstico de leucemia resistente puede ser sumamente estresante. Se les aconseja a usted y a su familia que hablen sobre cómo se sienten con los médicos, los enfermeros, los trabajadores sociales u otros integrantes del equipo de atención médica. También puede ser útil hablar con otros pacientes, incluso a través de un grupo de apoyo.
Remisión y la posibilidad de que la CML reaparezca
Todavía no se ha comprobado si imatinib, dasatinib o nilotinib, o los fármacos más nuevos bosutinib, ponatinib u omacetaxina pueden curar la CML. Una remisión sucede cuando la leucemia no se puede detectar en el cuerpo mediante pruebas citogenéticas y no hay ningún síntoma. Esto también puede denominarse “sin evidencia de enfermedad” (no evidence of disease, NED).
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que a muchas personas les preocupe que la leucemia regrese. Aunque muchas remisiones son permanentes, es importante que hable con su médico sobre la posibilidad de que la enfermedad reaparezca. Comprender el riesgo de que la enfermedad regrese y las opciones de tratamiento puede ser de ayuda para sentirse más preparado si la leucemia reaparece. Obtenga más información sobre cómo sobrellevar el miedo a que la CML reaparezca (en inglés).
Si la leucemia efectivamente reaparece a pesar del tratamiento original, comenzará nuevamente un ciclo de pruebas para obtener la mayor cantidad de información posible sobre la enfermedad. Después de realizadas estas pruebas, usted y su médico hablarán sobre sus opciones de tratamiento. A menudo, el plan de tratamiento incluirá las terapias descritas anteriormente, como terapia dirigida, quimioterapia e inmunoterapia, pero se pueden usar en una combinación distinta o administrarse en una dosis distinta. Su médico puede sugerir ensayos clínicos que estén estudiando métodos nuevos para tratar este tipo de leucemia. Cualquiera que sea el plan de tratamiento que usted elija, los cuidados paliativos serán importantes para aliviar los síntomas y los efectos secundarios.
A menudo, las personas con leucemia que regresa después de la remisión experimentan emociones como incredulidad o temor. Es recomendable que hable con su equipo de atención médica respecto de estos sentimientos y solicite servicios de apoyo que lo ayuden a sobrellevar la situación. Obtenga más información sobre cómo afrontar la CML que regresa (en inglés).
Si el tratamiento no funciona
Recuperarse de la leucemia no siempre es posible. Si la leucemia no se puede curar o controlar, la enfermedad puede denominarse avanzada o terminal.
Este diagnóstico es estresante y, para muchas personas, es difícil hablar al respecto. Sin embargo, es importante que mantenga conversaciones abiertas y sinceras con su equipo de atención médica a fin de expresar sus sentimientos, preferencias e inquietudes. El equipo de atención médica tiene como objetivo ayudar, y muchos de sus integrantes tienen habilidades especiales, experiencia y conocimientos para brindar apoyo a los pacientes y a sus familiares. Asegurarse de que una persona esté físicamente cómoda y que el dolor y los otros efectos secundarios estén bien tratados es extremadamente importante.
Las personas con la enfermedad avanzada y con una expectativa de vida inferior a los 6 meses pueden desear considerar cuidados para enfermos terminales. Los cuidados para enfermos terminales están pensados para proporcionar la mejor calidad de vida posible para las personas que están cerca de la etapa final de la vida. Es recomendable que usted y su familia hablen con el equipo de atención médica respecto de las opciones de cuidados para enfermos terminales, que incluyen cuidados domiciliarios para enfermos terminales, cuidados en un hospital de cuidados paliativos u otros lugares de atención médica. El cuidado de enfermería y los equipos especiales pueden hacer que permanecer en el hogar sea una opción factible para muchas familias. Obtenga más información sobre la planificación de la atención del cáncer avanzado.
Después de la muerte de un ser querido, muchas personas necesitan apoyo que las ayude a sobrellevar la pérdida. Obtenga más información sobre sufrimiento y pérdida (en inglés).
La siguiente sección de esta guía es Acerca de los ensayos clínicos. Ofrece más información sobre los estudios de investigación que se centran en buscar mejores maneras de atender a las personas con cáncer. Use el menú para elegir una sección diferente para leer en esta guía.