EN ESTA PÁGINA: obtendrá información sobre los diferentes tipos de tratamiento que usan los médicos en las personas con cáncer de cuello uterino. Use el menú para ver otras páginas.
Esta sección explica los tipos de tratamiento que son el estándar de atención para el cáncer de cuello uterino. “Estándar de atención” significa los mejores tratamientos conocidos. Al tomar decisiones relacionadas con el plan de tratamiento, se le recomienda que considere la opción de participar en ensayos clínicos. Un ensayo clínico es un estudio de investigación que prueba un nuevo enfoque al tratamiento. Los médicos desean saber si el nuevo tratamiento es seguro, efectivo y posiblemente mejor que el tratamiento estándar. Los ensayos clínicos pueden probar un nuevo fármaco, una nueva combinación de tratamientos estándares o nuevas dosis de fármacos estándares u otros tratamientos. Los ensayos clínicos son una opción para tener en cuenta para el tratamiento y la atención en todos los estadios del cáncer. Su médico puede ayudarla a considerar todas sus opciones de tratamiento. Obtenga más información sobre los ensayos clínicos en las secciones Acerca de los ensayos clínicos y Últimas investigaciones de esta guía.
Descripción general del tratamiento
En la atención del cáncer, a menudo trabajan juntos distintos tipos de médicos para crear un plan de tratamiento integral de la paciente que combine distintos tipos de tratamientos. Esto se denomina equipo multidisciplinario (en inglés). Los equipos de atención del cáncer incluyen una variedad de otros profesionales de la atención médica, por ejemplo, auxiliares médicos, personal de enfermería de oncología, trabajadores sociales, farmacéuticos, asesores, dietistas y otros.
A continuación, se describen los tipos de tratamiento frecuentes que se usan para el cáncer de cuello uterino. Su plan de atención también puede incluir tratamiento para síntomas y efectos secundarios, una parte importante de la atención del cáncer.
El tratamiento del cáncer de cuello uterino depende de varios factores, entre ellos, el tipo y estadio del cáncer, los efectos secundarios posibles, así como las preferencias de la mujer y el estado de salud general. Tómese el tiempo para obtener información sobre todas sus opciones de tratamiento y asegúrese de hacer preguntas sobre cosas que no estén claras. Hable con su médico acerca de los objetivos de cada tratamiento y lo que usted puede esperar mientras recibe el tratamiento. Estos tipos de conversaciones se denominan “toma de decisiones compartida”. La toma de decisiones compartida es cuando usted y sus médicos trabajan juntos para elegir tratamientos que se ajusten a los objetivos de su atención. La toma de decisiones compartida es especialmente importante en los casos de cáncer de cuello uterino, ya que existen diferentes opciones de tratamiento. Obtenga más información sobre cómo tomar decisiones sobre el tratamiento (en inglés).
Las mujeres con cáncer de cuello uterino pueden tener inquietudes sobre si el tratamiento que reciben puede afectar su función sexual y la capacidad para tener hijos, llamada fertilidad, o de qué manera puede hacerlo, de modo que deben hablar sobre estos temas con el equipo de atención médica antes de comenzar el tratamiento. Las mujeres embarazadas deben hablar con el médico sobre la manera en que los tratamientos podrían afectarlos tanto a ella como al bebé en gestación. El tratamiento podría posponerse hasta después del nacimiento del bebé.
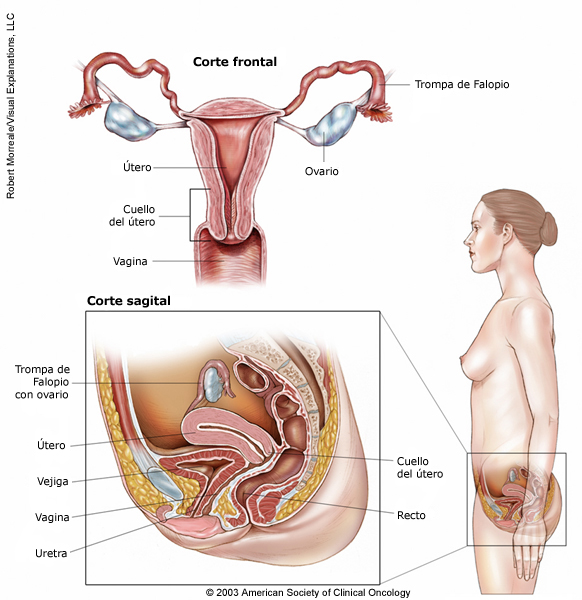
Cirugía
La cirugía es la extirpación del tumor y de parte del tejido circundante sano durante una operación. Un oncólogo ginecológico es un médico especializado en el tratamiento del cáncer ginecológico mediante cirugía. A menudo se utilizan estos procedimientos en el cáncer de cuello uterino que no se ha diseminado más allá del cuello uterino:
-
La conización consiste en el uso del mismo procedimiento que la biopsia en cono (consulte Diagnóstico) para extirpar todo el tejido anormal. Este procedimiento puede utilizarse para extirpar el cáncer de cuello uterino que solo puede verse con un microscopio, llamado cáncer microinvasivo.
-
El LEEP es el uso de una corriente eléctrica que se transmite a través de un gancho de alambre fino, con el que se extirpa el tejido. Este procedimiento puede usarse para extirpar el cáncer microinvasivo de cuello uterino.
-
Una histerectomía es la extirpación del útero y el cuello uterino. La histerectomía puede ser simple o radical. Una histerectomía simple es la extirpación del útero y el cuello uterino. Una histerectomía radical es la extirpación del útero, el cuello uterino, la parte superior de la vagina y el tejido que rodea el cuello uterino. Una histerectomía radical incluye una disección extensiva de los ganglios linfáticos pélvicos, lo que significa que se extirpan los ganglios linfáticos. Este procedimiento se puede realizar mediante una incisión grande en el abdomen, denominada laparotomía, o incisiones más pequeñas, denominadas laparoscopía.
-
En caso de ser necesario, la cirugía puede incluir una salpingooforectomía bilateral. Este procedimiento consiste en la extirpación de ambos ovarios y ambas trompas de Falopio. Se realiza en el mismo momento que se realiza una histerectomía.
-
La cervicectomía radical es un procedimiento quirúrgico en el que se extirpa el cuello uterino, pero se deja el útero intacto. Incluye una disección de los ganglios linfáticos pélvicos (vea más arriba). Esta cirugía puede utilizarse en el caso de las pacientes jóvenes que desean preservar su fertilidad. Este procedimiento se ha convertido en una alternativa aceptable a la histerectomía para algunas pacientes.
Para casos en los que el cáncer de cuello uterino se ha diseminado más allá del cuello uterino, puede usarse el siguiente procedimiento:
-
La exenteración pélvica es la extirpación del útero, la vagina, el colon inferior, el recto o la vejiga, si el cáncer de cuello uterino se ha diseminado a estos órganos después de la radioterapia (ver más abajo). La exenteración pélvica es necesaria en raras ocasiones. Se usa mayormente en algunas personas cuyo cáncer ha regresado después de la radioterapia.
Las complicaciones o efectos secundarios de la cirugía varían según la magnitud del procedimiento. En ocasiones, las pacientes experimentan sangrado considerable, infección o daño en los sistemas urinario e intestinal. Antes de la cirugía, hable con el equipo de atención médica sobre los posibles efectos secundarios de la cirugía específica a la que se someterá.
Debido a que estos procedimientos quirúrgicos afectan la salud sexual de la mujer, es conveniente que las mujeres hablen en detalle con el médico sobre sus síntomas e inquietudes antes de la cirugía. Es posible que el médico ayude a reducir los efectos secundarios de la cirugía y proporcione recursos de apoyo sobre cómo sobrellevar los cambios. Si los procedimientos quirúrgicos extensivos han afectado la función sexual, se pueden utilizar otros procedimientos quirúrgicos para construir una vagina artificial.
Obtenga más información sobre los conceptos básicos de la cirugía oncológica.
Radioterapia
La radioterapia es el uso de rayos X u otras partículas con alta potencia para destruir las células cancerosas. El médico que se especializa en administrar radioterapia para tratar el cáncer se denomina radioncólogo. La radioterapia puede administrarse sola, antes de la cirugía o en lugar de la cirugía con el objetivo de disminuir el tamaño del tumor.
El tipo más frecuente de tratamiento con radiación se denomina radioterapia de haz externo, que consiste en radiación que se aplica desde una máquina externa al cuerpo. Cuando se administra tratamiento con radiación usando implantes, el tratamiento se denomina radioterapia interna o braquiterapia. Un régimen o programa de radioterapia, por lo general, consiste en una cantidad específica de tratamientos que se administran durante un período determinado que combina tratamientos con radiación interna y externa. Este enfoque combinado es el más efectivo para reducir las probabilidades de que el cáncer reaparezca, lo cual se denomina recurrencia.
En los cánceres de cuello uterino en estadio temprano, generalmente se usa una combinación de radioterapia y quimioterapia de dosis baja (ver más abajo). El objetivo de la radioterapia combinada con quimioterapia es aumentar la efectividad del tratamiento con radiación. Esta combinación se administra para controlar el cáncer en la pelvis con el objetivo de curar el cáncer sin recurrir a la cirugía. También se puede administrar para destruir el cáncer microscópico que podría quedar luego de una cirugía.
Los efectos secundarios de la radioterapia pueden incluir fatiga, reacciones leves en la piel, malestar estomacal y deposiciones líquidas. Los efectos secundarios de la radioterapia interna pueden incluir dolor abdominal y obstrucción intestinal, aunque esto es poco frecuente. La mayoría de los efectos secundarios habitualmente desaparecen poco tiempo después de finalizar el tratamiento. Después de la radioterapia, el área vaginal puede perder elasticidad, por lo que algunas mujeres también querrán usar un dilatador vaginal, que es un cilindro de caucho o de plástico que se introduce en la vagina para evitar el estrechamiento. Las mujeres que han recibido radioterapia con haz externo perderán su capacidad de quedar embarazadas y, a menos que los ovarios se hayan desplazado quirúrgicamente fuera de la pelvis, las mujeres premenopáusicas ingresarán a la menopausia.
Algunas veces, los médicos aconsejan a sus pacientes abstenerse de tener relaciones sexuales durante el período de tratamiento con radioterapia. Las mujeres pueden reanudar la actividad sexual normal al cabo de unas semanas después del tratamiento si sienten que están preparadas.
Obtenga más información sobre los conceptos básicos de la radioterapia o consulte este video de la Sociedad Estadounidense de Oncología Radioterápica (American Society for Radiation Oncology), Radioterapia para cánceres ginecológicos (tenga en cuenta que este enlace la lleva a un sitio web externo independiente).
Terapias con medicamentos
La terapia sistémica es el uso de medicamentos para destruir las células cancerosas. Este tipo de medicamentos se administra a través del torrente sanguíneo para llegar a las células cancerosas en todo el cuerpo. Las terapias sistémicas para el cáncer de cuello uterino son administradas por un oncólogo ginecológico o un oncólogo clínico, médicos especializados en el tratamiento del cáncer con medicamentos.
Algunos de los métodos frecuentes para administrar terapias sistémicas incluyen un tubo intravenoso (i.v.) que se coloca en una vena con una aguja, o una pastilla o cápsula que se traga (por vía oral).
Los tipos de terapias sistémicas que se usan para el cáncer de cuello uterino incluyen los siguientes:
-
Quimioterapia
-
Terapia dirigida
-
Inmunoterapia
Cada uno de estos tipos de terapias se analiza a continuación con más detalle. Una persona puede recibir 1 tipo de terapia sistémica por vez o una combinación de terapias sistémicas al mismo tiempo. También se pueden administrar como parte de un plan de tratamiento que puede incluir cirugía y/o radioterapia.
Los medicamentos utilizados para tratar el cáncer se evalúan constantemente. Con frecuencia, hablar con su médico es la mejor forma de obtener información sobre los medicamentos que le recetaron, su finalidad y sus potenciales efectos secundarios o interacciones con otros medicamentos. También es importante informar a su médico si está usando algún otro medicamento con receta o de venta libre, o suplementos. Las hierbas, los suplementos y otros fármacos pueden interactuar con los medicamentos para el cáncer. Obtenga más información sobre sus medicamentos recetados usando las bases de datos de fármacos en las que se pueden realizar búsquedas (en inglés).
Quimioterapia
La quimioterapia es el uso de fármacos para destruir las células cancerosas, generalmente al evitar que las células cancerosas crezcan, se dividan y produzcan más células.
Un régimen o programa de quimioterapia, por lo general, consiste en una cantidad específica de ciclos que se administran en un período de tiempo determinado. Una paciente puede recibir 1 fármaco por vez o una combinación de diferentes fármacos administrados al mismo tiempo. Para las mujeres con cáncer de cuello uterino, la quimioterapia a menudo se administra en combinación con radioterapia (ver más arriba).
Aunque la quimioterapia puede administrarse por vía oral (por la boca), todos los fármacos utilizados para tratar el cáncer de cuello uterino se administran por vía intravenosa (i.v.). La quimioterapia i.v. se inyecta directamente en una vena o se administra a través de un tubo delgado llamado catéter (en inglés), que se coloca temporalmente en una vena grande para facilitar las inyecciones.
Los efectos secundarios de la quimioterapia dependen de la mujer y de la dosis utilizada, pero pueden incluir fatiga, riesgo de infección, náuseas, vómitos, caída del cabello, pérdida del apetito y diarrea. Estos efectos secundarios generalmente desaparecen después de finalizado el tratamiento.
Con mucha menor frecuencia, determinados fármacos pueden causar algo de pérdida de la audición. Otros pueden causar daño renal. Es posible que se administre líquido adicional por vía intravenosa para proteger los riñones. Hable con su médico sobre los posibles efectos secundarios a corto y largo plazo según los fármacos y las dosis que recibirá.
Obtenga más información sobre los aspectos básicos de la quimioterapia.
Terapia dirigida
La terapia dirigida es un tratamiento que se dirige a los genes o a las proteínas específicos del cáncer, o a las condiciones del tejido que contribuyen al crecimiento del cáncer y la supervivencia. Este tipo de tratamiento bloquea el crecimiento y la diseminación de las células cancerosas y, a la vez, limita el daño a las células sanas.
No todos los tumores tienen los mismos blancos. Para determinar cuál es el tratamiento más efectivo, el médico puede realizar pruebas para identificar los genes, las proteínas y otros factores involucrados en el tumor. Esto ayuda a que los médicos puedan encontrar el tratamiento más efectivo que mejor se adapte a cada paciente, siempre que sea posible. Además, continúan realizándose estudios de investigación para obtener más información sobre objetivos moleculares específicos y tratamientos nuevos dirigidos a ellos. Obtenga más información sobre los conceptos básicos de los tratamientos dirigidos.
Cuando el cáncer de cuello uterino ha reaparecido después del tratamiento, lo que se denomina cáncer recurrente, o cuando el cáncer de cuello uterino se ha diseminado más allá de la pelvis, lo que se denomina enfermedad metastásica, se lo trata con una quimioterapia basada en platino combinada con la terapia dirigida con bevacizumab (Avastin). Existen 2 fármacos similares al bevacizumab, bevacizumab-awwb (Mvasi) y bevacizumab-bvzr (Zirabev), que han sido aprobados por la Administración de Alimentos y Medicamentos (Food and Drug Administration, FDA) para tratar el cáncer de cuello uterino avanzado. Estos se denominan biosimilares.
Inmunoterapia
La inmunoterapia, también llamada “terapia biológica”, está diseñada para estimular las defensas naturales del cuerpo a fin de combatir el cáncer. Utiliza materiales producidos por el cuerpo o fabricados en un laboratorio para mejorar, dirigir o restaurar la función del sistema inmunitario.
El inhibidor de puntos de control inmunitarios pembrolizumab (Keytruda) se utiliza para tratar el cáncer de cuello uterino que ha recurrido o se ha diseminado a otras partes del cuerpo durante o después del tratamiento con quimioterapia. Algunas células cancerosas manifiestan la proteína PD-L1, que se une a la proteína PD-1 en las células T. Las células T son células del sistema inmunitario que matan a ciertas células, como las células cancerosas. Cuando las proteínas PD-1 y PD-L1 se unen, la célula T no ataca a la célula cancerosa. Pembrolizumab es un inhibidor de la proteína PD-1, por lo que bloquea la unión entre la PD-1 y la PD-L1, lo que permite que las células T encuentren y ataquen a las células cancerosas.
Diferentes tipos de inmunoterapia pueden causar diferentes efectos secundarios. Los efectos secundarios frecuentes incluyen reacciones cutáneas, síntomas similares a la gripe, diarrea y cambios de peso. Hable con su médico sobre los posibles efectos secundarios de la inmunoterapia recomendada para usted. Obtenga más información sobre los aspectos básicos de la inmunoterapia.
Efectos físicos, emocionales y sociales del cáncer
El cáncer y su tratamiento producen síntomas y efectos secundarios físicos, así como efectos emocionales, sociales y económicos. El manejo de estos efectos se denomina cuidados paliativos o atención médica de apoyo. Es una parte importante de su atención que se incluye junto con los tratamientos que tienen como fin retrasar, detener o eliminar el cáncer.
Los cuidados paliativos se centran en mejorar cómo se siente durante el tratamiento al manejar los síntomas y brindar apoyo a las pacientes y sus familias con otras necesidades no médicas. Cualquier persona, independientemente de la edad o del tipo y estadio del cáncer, puede recibir este tipo de atención. Y en general funciona mejor cuando se inicia inmediatamente después del diagnóstico de cáncer. Las personas que reciben cuidados paliativos junto con el tratamiento para el cáncer con frecuencia tienen síntomas menos graves y mejor calidad de vida, e informan que están más satisfechas con el tratamiento.
Los tratamientos paliativos varían ampliamente y, con frecuencia, incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y espiritual, y otras terapias. Usted también puede recibir tratamientos paliativos similares a los utilizados para eliminar el cáncer, como quimioterapia, cirugía o radioterapia.
Antes de comenzar con el tratamiento, hable con su médico sobre los objetivos de cada tratamiento en el plan de tratamiento. También debe hablar sobre los efectos secundarios posibles del plan de tratamiento específico y las opciones de cuidados paliativos.
Durante el tratamiento, su equipo de atención médica puede pedirle que responda a preguntas sobre sus síntomas y efectos secundarios y que describa cada problema. Asegúrese de informar al equipo de atención médica si experimenta algún problema. Esto ayuda a que el equipo de atención médica pueda tratar cualquier síntoma y efecto secundario lo más rápido posible. También puede ayudar a prevenir problemas más graves en el futuro.
Obtenga más información sobre la importancia de llevar un registro de los efectos secundarios en otra parte de esta guía. Obtenga más información sobre los cuidados paliativos en una sección diferente de este sitio web.
Opciones de tratamiento según el estadio
Tanto la radioterapia sola como la cirugía se utilizan generalmente para un tumor en estadio temprano. Estos tratamientos han demostrado ser igualmente efectivos en el tratamiento del cáncer de cuello uterino en estadio temprano. La quimiorradiación (una combinación de quimioterapia y radioterapia) se utiliza generalmente en mujeres que tienen un tumor de mayor tamaño, un tumor en estadio avanzado ubicado solamente en la pelvis, o si los ganglios linfáticos tienen células cancerosas. Comúnmente, la radioterapia y la quimioterapia se utilizan después de la cirugía si existe un alto riesgo de que el cáncer reaparezca o si el cáncer se ha diseminado.
Cáncer de cuello uterino metastásico
Si el cáncer se disemina a otra parte del cuerpo desde el lugar donde se originó, los médicos lo denominan “cáncer metastásico”. Si esto sucede, es una buena idea hablar con médicos que tienen experiencia en tratarlo. Los médicos pueden tener opiniones diferentes sobre el mejor plan de tratamiento estándar. Los ensayos clínicos también pueden ser una opción. Obtenga más información sobre la búsqueda de una segunda opinión antes de comenzar el tratamiento, de manera que se sienta cómoda con el plan de tratamiento elegido.
Es posible usar quimioterapia, inmunoterapia y cirugía para tratar o extirpar las nuevas áreas afectadas tanto en el área pélvica como en otras partes del cuerpo. Los cuidados paliativos también serán importantes para ayudar a aliviar los síntomas y los efectos secundarios, especialmente con la radioterapia para aliviar el dolor y otros síntomas.
Para la mayoría de las mujeres, recibir un diagnóstico de cáncer metastásico es muy estresante y, a veces, difícil de sobrellevar. Se les aconseja a usted y a su familia que hablen sobre cómo se sienten con los médicos, el personal de enfermería, los trabajadores sociales u otros integrantes del equipo de atención médica. También puede ser útil hablar con otras pacientes, incluso a través de un grupo de apoyo.
Remisión y la probabilidad de recurrencia
Una remisión se produce cuando el cáncer no puede detectarse en el cuerpo y no hay síntomas. Esto también puede denominarse “sin evidencia de enfermedad” (no evidence of disease, NED).
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que a muchas personas les preocupe que el cáncer regrese. Aunque muchas remisiones son permanentes, es importante hablar con su médico sobre la posibilidad de que el cáncer reaparezca. Una parte importante de la atención de seguimiento es detectar una recurrencia. Comprender el riesgo de recurrencia y las opciones de tratamiento puede ayudarla a sentirse más preparada si, en efecto, el cáncer reaparece. Obtenga más información sobre cómo sobrellevar el temor a la recurrencia (en inglés).
Si el cáncer regresa después del tratamiento original, se denomina “cáncer recurrente”. El cáncer recurrente puede reaparecer en el mismo lugar (recurrencia local), en áreas cercanas (recurrencia regional) o en otro lugar (recurrencia a distancia).
Cuando esto sucede, comenzará un nuevo ciclo de pruebas para obtener la mayor cantidad de información posible sobre la recurrencia. Después de realizadas estas pruebas, usted y su médico hablarán sobre sus opciones de tratamiento. A menudo, el plan de tratamiento incluirá los tratamientos descritos anteriormente, como, por ejemplo, cirugía, terapia sistémica y radioterapia, pero quizás se combinen de un modo diferente o se administren con una frecuencia diferente. Su médico puede sugerir ensayos clínicos que estén estudiando métodos nuevos para tratar este tipo de cáncer recurrente. Cualquiera que sea el plan de tratamiento que usted elija, los cuidados paliativos serán importantes para aliviar los síntomas y los efectos secundarios.
Las mujeres con cáncer recurrente a menudo sienten emociones como incredulidad o temor. Es recomendable que hable con su equipo de atención médica respecto de estos sentimientos y solicite servicios de apoyo que la ayuden a sobrellevar la situación. Obtenga más información sobre cómo afrontar la recurrencia del cáncer (en inglés).
Si el tratamiento no funciona
Recuperarse del cáncer no siempre es posible. Si el cáncer no se puede curar o controlar, la enfermedad se puede denominar “cáncer avanzado” o “terminal”.
Este diagnóstico es estresante y, para muchas personas, hablar sobre el cáncer avanzado resulta difícil. Sin embargo, es importante que mantenga conversaciones abiertas y sinceras con su equipo de atención médica a fin de expresar sus sentimientos, preferencias e inquietudes. El equipo de atención médica tiene habilidades especiales, experiencia y conocimientos para brindar apoyo a las pacientes y a sus familias, y está aquí para ayudar. Es sumamente importante asegurarse de que una persona se sienta físicamente cómoda, que no tenga dolor y que reciba apoyo emocional.
Es posible que las mujeres con cáncer avanzado y con una expectativa de vida inferior a 6 meses quieran considerar los cuidados para enfermos terminales. Los cuidados para enfermos terminales están pensados para proporcionar la mejor calidad de vida posible para las personas que están cerca de la etapa final de la vida. Es recomendable que usted y su familia hablen con el equipo de atención médica respecto a las opciones de cuidados para enfermos terminales, que incluyen cuidados domiciliarios para enfermos terminales, cuidados en un hospital de cuidados paliativos u otros lugares de atención médica. El cuidado de enfermería y los equipos especiales pueden hacer que permanecer en el hogar sea una opción factible para muchas familias. Obtenga más información sobre la planificación de la atención del cáncer avanzado.
Después de la muerte de un ser querido, muchas personas necesitan apoyo para ayudarlas a sobrellevar la pérdida. Obtenga más información sobre sufrimiento y pérdida (en inglés).
La siguiente sección de esta guía es Acerca de los ensayos clínicos. Ofrece más información sobre los estudios de investigación que se centran en buscar mejores maneras de atender a las personas con cáncer. Use el menú para elegir una sección diferente para leer en esta guía.