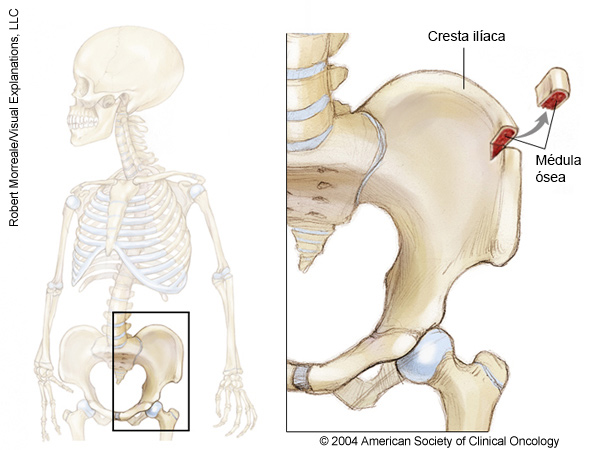
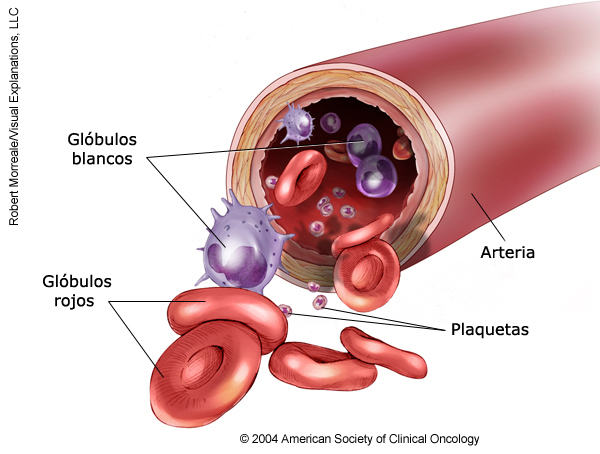
EN ESTA PÁGINA: aprenderá acerca de las diferentes formas que los médicos utilizan para tratar a los niños con este tipo de cáncer. Use el menú para ver otras páginas.
Los siguientes términos se utilizan para describir el estado de la enfermedad en niños con AML:
-
AML no tratada. El niño no ha recibido tratamiento excepto para aliviar los síntomas de la enfermedad. La sangre y/o la médula ósea contiene cantidades medibles de células de leucemia, y el niño puede tener o no síntomas y signos de la enfermedad.
-
Remisión completa de la AML. Hay muy pocos blastocitos cancerosos en la médula ósea como para distinguirlos de los blastocitos sanos con el microscopio. Tradicionalmente, esto significa que hay menos del 5 % de blastocitos en la médula ósea. Los métodos nuevos de control, también denominados métodos para enfermedad residual mínima ([minimal residual disease, MRD]; células cancerosas que el tratamiento no destruyó), son más eficaces para detectar cantidades muy bajas de blastocitos cancerosos, así como para distinguir mejor los blastocitos cancerosos de los sanos. Actualmente, los métodos para MRD se utilizan con más frecuencia para determinar la remisión y las investigaciones recientes han demostrado que estos métodos son mejores para predecir las probabilidades de curar la enfermedad. Cuando hay una remisión completa, el niño generalmente no presenta signos ni síntomas de la enfermedad.
-
Remisión parcial de la AML. La cantidad de blastocitos cancerosos en la médula ósea es reducida, pero aún se puede ver con el microscopio o a través de métodos para MRD. Generalmente, el niño no presenta signos ni síntomas de la enfermedad, lo que solo importa durante la terapia inicial llamada inducción (consulte a continuación, en la sección Quimioterapia).
-
AML recurrente. La enfermedad ha vuelto a aparecer después de que el niño ha tenido un período de remisión (ausencia absoluta de síntomas; consulte más arriba).
-
AML refractaria. La leucemia no entró en remisión completa después del tratamiento.
Descripción general del tratamiento
En general, el cáncer en niños es poco frecuente. Esto significa que puede resultar difícil para los médicos planificar tratamientos, a menos que sepan cuál fue el más efectivo en otros niños. Por este motivo, más del 60 % de los niños con cáncer reciben tratamiento como parte de un ensayo clínico. Un ensayo clínico es un estudio de investigación que prueba un nuevo enfoque al tratamiento. El “estándar de atención” se refiere a los mejores tratamientos conocidos. Los ensayos clínicos pueden probar dichos enfoques, como en el caso de un fármaco nuevo, una combinación nueva de tratamientos estándar o dosis nuevas de terapias actuales. La salud y la seguridad de todos los niños que participan en ensayos clínicos se controlan con cuidado.
Para beneficiarse de estos tratamientos más nuevos, los niños con cáncer deberían recibir tratamiento en un centro oncológico especializado. Los médicos de estos centros poseen vasta experiencia en el tratamiento de niños con cáncer y tienen acceso a las últimas investigaciones. El médico que se especializa en el tratamiento de niños con cáncer se conoce como oncólogo pediátrico. Si no hay un centro oncológico pediátrico cerca, los centros oncológicos generales a veces tienen especialistas en pediatría que pueden participar en la atención de su hijo.
En muchos casos, un equipo de médicos trabaja con el niño y su familia para brindarles atención; esto se conoce como equipo multidisciplinario (en inglés). Los centros oncológicos pediátricos a menudo cuentan con servicios adicionales de apoyo para los niños y sus familias, como especialistas en niñez, dietistas, fisioterapeutas y terapeutas ocupacionales, trabajadores sociales y consejeros. También puede haber actividades y programas especiales disponibles para ayudar a su hijo y a su familia a sobrellevar la situación.
Cada vez son más los centros oncológicos pediátricos que ofrecen servicios para adolescentes (en inglés) y adultos jóvenes (en inglés). A veces, los centros oncológicos para adultos también ofrecen ensayos clínicos para adolescentes y adultos jóvenes con cáncer.
A continuación, se describen todas las opciones de tratamiento para la AML. Normalmente, los dos tipos de tratamientos que se usan para tratar la AML infantil son la quimioterapia y el trasplante de células madre o médula ósea. La radioterapia se usa ocasionalmente en determinadas situaciones. A veces se utiliza más de un tratamiento.
Las recomendaciones y opciones de tratamiento dependen de varios factores, entre ellos, el subtipo de AML, los efectos secundarios posibles, las preferencias del paciente y su estado de salud general. El plan de atención de su hijo también puede incluir tratamiento para síntomas y efectos secundarios, una parte importante de la atención para el cáncer. Tómese el tiempo para aprender acerca de todas las opciones de tratamiento y asegúrese de hacer preguntas si tiene dudas sobre cosas que no están claras. Hable con el médico de su hijo acerca de los objetivos de cada tratamiento y lo que usted y su hijo pueden esperar mientras recibe el tratamiento. Obtenga más información sobre cómo tomar decisiones sobre el tratamiento (en inglés).
Quimioterapia
La quimioterapia es el tratamiento más frecuente para la AML. Es el uso de fármacos para destruir las células cancerosas, generalmente mediante la inhibición de su capacidad para proliferar y dividirse. El profesional que administra la quimioterapia es un hematólogo oncólogo pediátrico, un médico que se especializa en el tratamiento del cáncer con medicamentos en niños.
La quimioterapia sistémica ingresa al torrente sanguíneo para alcanzar las células cancerosas de todo el cuerpo. Algunos de los métodos frecuentes para administrar quimioterapia incluyen un tubo intravenoso (i.v.) que se coloca en una vena con una aguja, o una pastilla o cápsula que se traga.
Un régimen o programa de quimioterapia, por lo general, consiste en una cantidad específica de ciclos que se administran en un período determinado. Un paciente puede recibir 1 fármaco por vez o combinaciones de diferentes fármacos administrados al mismo tiempo.
Se han desarrollado varios regímenes de tratamiento que incluyen el uso intensivo de diversos fármacos. Después de estos regímenes, aproximadamente el 85 % de los niños tendrán una remisión inicial y alrededor del 50 % al 70 % se curarán, lo que significa que el cáncer jamás reaparece. Consulte a continuación para obtener descripciones detalladas acerca de los niveles de remisión que se usan para describir el estado de enfermedad. Durante el tratamiento, los niños con AML deben ser controlados muy de cerca y, a menudo, pasan muchas semanas en el hospital debido a que los recuentos muy bajos de los hemogramas aumentan el riesgo de desarrollar infecciones.
La elección de los fármacos depende de que el niño haya sido tratado anteriormente por AML, así como de otros factores. La quimioterapia para la AML se suele dividir en 2 fases de tratamiento: inducción e intensificación.
-
La quimioterapia de inducción consiste en quimioterapia para destruir todas las células cancerosas posibles y lograr que la AML entre en remisión.
-
La quimioterapia de intensificación se usa para destruir las células cancerosas que hayan quedado ocultas después de que la quimioterapia de inducción logró la remisión. Esto significa que son muy pocas para ser detectadas por las pruebas modernas. También se puede usar un trasplante de células madre o médula ósea como terapia de intensificación (consulte más abajo).
Los efectos secundarios de la quimioterapia dependen del paciente y la dosis utilizada, pero pueden incluir fatiga, recuentos bajos de células sanguíneas, riesgo de infección, caída de cabello, náuseas y vómitos, pérdida del apetito o diarrea.
Estos efectos secundarios generalmente desaparecen después de finalizado el tratamiento. La gravedad de los efectos secundarios también puede estar influenciada por otros factores, entre ellos, las diferencias genéticas en la forma en que el organismo utiliza los fármacos, así como el estado general de salud y bienestar del niño.
Los médicos saben que cada persona es diferente. La mayoría de los niños recibe un tratamiento inicial similar al de otros niños con el mismo tipo de cáncer. Sin embargo, en función de los efectos secundarios, es posible que se cambien las dosis o los programas de administración. Se trata de un equilibrio constante entre el esfuerzo por destruir todas las células cancerosas y la necesidad de evitar efectos secundarios graves. El médico de su hijo hablará con usted sobre los cambios en el plan de tratamiento a medida que sean necesarios, y no todos los niños necesitarán que se les cambie la quimioterapia que se les administra.
Existen 2 subtipos muy únicos de AML infantil que se tratan de manera diferente del resto:
-
Los niños con síndrome de Down que desarrollan AML antes de los 4 años de edad. La AML que se desarrolla en este caso es más sensible a la quimioterapia, y es posible usar una quimioterapia menos intensa con tasas de cura muy buenas de casi el 90 % de supervivencia a los 5 años.
-
Leucemia promielocítica aguda (APL) con t(15;17)(q22;q12). Esta leucemia deriva de 2 genes, PML y RARA, que se acercan entre sí debido a anomalías de los cromosomas. Existen dos fármacos, el ácido transretinoico total (ATRA) y el trióxido de arsénico, que son agentes únicos y diferentes de la quimioterapia tradicional. Este enfoque de tratamiento, al combinarse con la quimioterapia, ha logrado tasas de respuesta excelentes superiores al 90 %. Otros estudios han logrado un beneficio similar cuando ambos fármacos se usan sin quimioterapia.
Obtenga más información sobre los aspectos básicos de la quimioterapia y cómo prepararse para el tratamiento. Los medicamentos utilizados para tratar el cáncer se evalúan constantemente. A menudo, hablar con el médico de su hijo es la mejor forma de conocer los medicamentos que le recetaron, su objetivo y sus posibles efectos secundarios o interacciones con otros medicamentos. Obtenga más información sobre los medicamentos recetados en las bases de datos de fármacos en las que se pueden realizar búsquedas (en inglés).
Trasplante de médula ósea o células madre
Los niños con AML tienen diferentes riesgos de recurrencia según el subtipo. La recurrencia es cuando la leucemia reaparece después del tratamiento. En el caso de los niños con un mayor riesgo de recurrencia, es más probable que el médico recom iende un trasplante de células madre para ayudar a prevenir una recurrencia.
Un trasplante de células madre es un procedimiento médico en el cual la médula ósea que contiene cáncer se reemplaza por células altamente especializadas, denominadas células madre hematopoyéticas, que se desarrollan en la médula ósea sana. Las células madre hematopoyéticas son células formadoras de sangre y se encuentran tanto en el torrente sanguíneo como en la médula ósea. En la actualidad, a este procedimiento se lo denomina con mayor frecuencia trasplante de células madre en lugar de trasplante de médula ósea. Esto se debe a que, generalmente, lo que se trasplanta son las células madre en la sangre y no el tejido de médula ósea en sí.
El objetivo del trasplante de células madre es destruir las células cancerosas en la médula, la sangre y otras partes del cuerpo, así como permitir que las células madre sanguíneas de reemplazo creen una médula ósea sana. Los médicos utilizan la quimioterapia y/o la radioterapia para destruir las células cancerosas antes de que se realice el trasplante.
Antes de recomendar un trasplante de células madre, los médicos hablarán con el paciente sobre los riesgos de este tratamiento. Los médicos también considerarán otros factores, como el tipo de leucemia, si existe un riesgo bajo o alto de recurrencia, si aparece una MRD luego de la terapia de inducción, y la edad y el estado de salud general del paciente.
No todos los niños con AML necesitan un trasplante de células madre. Los niños con subtipos de AML que tienen riesgos más bajos de recurrencia y, por lo tanto, más probabilidades de cura, generalmente pueden recibir quimioterapia sola. Por ejemplo, los niños con síndrome de Down y con el subtipo llamado APL con t(15;17) no necesitan un trasplante de células madre, salvo que la AML reaparezca. La AML con ciertos cambios genéticos (por ejemplo, anomalías cromosómicas conocidas como inv 16 y t[8;21] o con cambios moleculares conocidos como NPM1 o CEBPα) no se trata con un trasplante de células madre, salvo que la leucemia haya reaparecido.
En ocasiones, los médicos analizarán cómo funcionó la quimioterapia de inducción antes de decidir si se usará un trasplante de células madre. También es posible que los niños que no tienen factores de riesgo altos de recurrencia, como FLT3, monosomía 7, monosomía 5 o eliminación del brazo q del cromosoma 5 (eliminación de 5q), y que no tienen MRD en la médula ósea después de la inducción, sean tratados sin el uso de un trasplante de células madre en la primera remisión.
Existen 2 tipos de trasplante de células madre, según el origen de las células madre sanguíneas de reemplazo:
-
Alogénico (alotrasplante). El alotrasplante es el que se usa con más frecuencia para la AML. Un alotrasplante usa células madre de un donante con o sin parentesco.
-
Autólogo (autotrasplante). En el trasplante autólogo, se usan las propias células madre del paciente.
En niños con un riesgo mayor de recurrencia, cuando hay un donante emparentado disponible, el alotrasplante de células madre es la opción de tratamiento preferida después de que el niño tiene una primera remisión. En los niños con el mayor riesgo de recurrencia y la menor probabilidad de recuperación, a menudo se utiliza un trasplante de células madre con un donante emparentado o no emparentado, después de que el niño tiene una primera remisión.
En el pasado, no se realizaban trasplantes de donantes no emparentados, a menos que la AML hubiera vuelto a aparecer. Sin embargo, dado que la seguridad del uso de células madre o médula ósea de donantes no emparentados ha mejorado, estos tipos de trasplantes se usan más frecuentemente para prevenir la recurrencia en niños con alto riesgo de AML. Los ensayos clínicos estudian el uso de trasplantes de donantes no emparentados en pacientes con AML que tiene ciertas características de alto riesgo. Entre los ejemplos se incluye una anomalía en los cromosomas denominada monosomía 7 o un niño que no experimente una remisión después de su primera quimioterapia de inducción.
Los efectos secundarios dependen del tipo de trasplante, el estado de salud general de su hijo y otros factores. Obtenga más información sobre el proceso de trasplante de células madre y de médula ósea (en inglés).
Radioterapia
La radioterapia es el uso de rayos X u otras partículas con alta potencia para eliminar las células cancerosas. El médico que se especializa en administrar radioterapia para tratar el cáncer se denomina radioncólogo. El tipo más frecuente de tratamiento con radiación se denomina radioterapia externa, que es radiación administrada desde una máquina externa al cuerpo. Cuando se administra tratamiento con radiación usando implantes, el tratamiento se denomina radioterapia interna o braquiterapia. Un régimen o programa de radioterapia, por lo general, consiste en una cantidad específica de tratamientos que se administran durante un período determinado.
La radioterapia para la AML se suele utilizar solo si el cáncer se ha diseminado al cerebro y no responde a la quimioterapia sistémica y/o a la quimioterapia en el líquido cefalorraquídeo. La radioterapia también se puede utilizar para tratar un cloroma cuando la quimioterapia no ha funcionado por completo. Como se explicó anteriormente, la radioterapia también se puede usar durante un trasplante de células madre o médula ósea. La radioterapia de cuerpo entero (total body irradiation, TBI) es un tipo de radioterapia que se administra en todo el cuerpo a fin de prepararlo para la recepción del trasplante.
Los efectos secundarios de la radioterapia pueden incluir fatiga, reacciones leves en la piel, malestar estomacal y deposiciones líquidas. La mayoría de los efectos secundarios desaparecen poco tiempo después de finalizado el tratamiento. A veces, la radioterapia puede interferir con el crecimiento y el desarrollo normales del cerebro y del cuerpo de un niño. Por lo tanto, cuando es posible, se utiliza la quimioterapia en primer lugar para evitar la radioterapia. En la sección Atención de seguimiento, encontrará más información acerca de los efectos a largo plazo.
Obtenga más información sobre los conceptos básicos de la radioterapia.
Cómo obtener atención para los síntomas y efectos secundarios
A menudo, la leucemia y su tratamiento producen efectos secundarios. Además de los tratamientos diseñados para retrasar, detener o eliminar el cáncer, un aspecto importante de la atención es aliviar los síntomas y los efectos secundarios que presenta el niño. Este enfoque se denomina cuidados paliativos o atención de apoyo, e incluye brindarle apoyo al paciente con sus necesidades físicas, emocionales y sociales.
Los cuidados paliativos son cualquier tipo de tratamiento que se centre en reducir los síntomas, mejorar la calidad de vida y brindar apoyo a los pacientes y sus familias. Cualquier persona, independientemente de la edad o del tipo y estadio del cáncer, puede recibir cuidados paliativos. Los cuidados paliativos actúan mejor cuando comienzan lo más pronto posible en el proceso del tratamiento del cáncer.
A menudo, los niños reciben tratamiento para la leucemia al mismo tiempo que reciben tratamiento para aliviar los efectos secundarios. De hecho, los pacientes que reciben ambos tratamientos al mismo tiempo con frecuencia tienen síntomas menos graves, mejor calidad de vida e informan que están más satisfechos con el tratamiento.
Los tratamientos paliativos varían ampliamente y, con frecuencia, incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y otras terapias. Su hijo también puede recibir tratamientos paliativos similares a los utilizados para eliminar el cáncer, como quimioterapia o radioterapia. Hable con el médico de su hijo sobre los objetivos de cada tratamiento en el plan de tratamiento de su hijo.
Antes de comenzar el tratamiento, hable con el equipo de atención médica de su hijo acerca de los posibles efectos secundarios del plan de tratamiento específico y las opciones de cuidados paliativos. Durante el tratamiento y después de este, asegúrese de informar al médico o a otro miembro del equipo de atención médica de su hijo si surge algún problema para que se le pueda tratar lo más rápidamente posible. Obtenga más información sobre los cuidados paliativos.
Remisión y la probabilidad de recurrencia
Como se describe anteriormente, una remisión completa es cuando la leucemia no puede detectarse en el cuerpo o se detecta en niveles muy bajos, y el paciente generalmente no experimenta ningún síntoma. Esto también puede denominarse “sin evidencia de enfermedad” (no evidence of disease, NED).
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que a muchas personas les preocupe que el cáncer regrese. Si bien muchas remisiones son permanentes, es importante hablar con el médico de su hijo acerca de la posibilidad de la reaparición de la enfermedad. Comprender el riesgo de recurrencia y las opciones de tratamiento puede ayudar a los pacientes y a sus familias a sentirse más preparados si la leucemia reaparece. Obtenga más información sobre cómo sobrellevar el miedo a la recurrencia (en inglés).
Si el cáncer regresa después del tratamiento original, recibe el nombre de cáncer recurrente (o recidivante). La mayoría de las veces, la AML reaparece en la médula ósea pero, en ocasiones, puede reaparecer en el cerebro u otras partes del cuerpo.
Cuando esto sucede, comenzará un nuevo ciclo de pruebas para obtener la mayor cantidad de información posible sobre la recurrencia. Después de realizadas estas pruebas, usted y el médico de su hijo conversarán sobre las opciones de tratamiento. En general, el tratamiento incluye quimioterapia seguida de trasplante de células madre. Sin embargo, el tratamiento de cada niño se planifica en función de sus circunstancias específicas. El médico de su hijo puede sugerir ensayos clínicos que estén evaluando métodos nuevos para tratar este tipo de cáncer recurrente. En algunos niños, la AML recurrente se puede curar.
Cualquiera sea el plan de tratamiento que usted elija, los cuidados paliativos serán importantes para aliviar los síntomas y los efectos secundarios.
A menudo, cuando el cáncer reaparece, los pacientes y sus familias experimentan emociones como incredulidad o temor. Es recomendable que las familias conversen con su equipo de atención médica respecto de estos sentimientos y soliciten servicios de apoyo que las ayuden a sobrellevar la situación.
Obtenga más información sobre cómo enfrentar la recurrencia del cáncer (en inglés).
Si el tratamiento no funciona
Si bien el tratamiento es exitoso para la mayoría de los niños con cáncer, a veces no lo es. Si el cáncer de un niño no se puede curar o controlar, esto se denomina cáncer avanzado o terminal.
Este diagnóstico es estresante y puede que sea difícil hablar al respecto. Sin embargo, es importante que mantenga conversaciones abiertas y sinceras con el médico y el equipo de atención médica, a fin de expresar los sentimientos, las preferencias y las inquietudes de su familia. El equipo de atención médica tiene como objetivo ayudar, y muchos de sus integrantes tienen habilidades especiales, experiencia y conocimientos para brindar apoyo a los pacientes y sus familias.
El cuidado para enfermos terminales es un tipo de cuidados paliativos para las personas con una expectativa de vida inferior a 6 meses. Está pensado para proporcionar la mejor calidad de vida posible para las personas que están cerca de la etapa final de la vida. Es recomendable que los padres y tutores hablen con el equipo de atención médica respecto de las opciones de cuidados para enfermos terminales, que incluyen cuidados domiciliarios para enfermos terminales, un centro especial para enfermos terminales u otros lugares de atención médica.
El cuidado de enfermería y los equipos especiales pueden hacer que permanecer en el hogar sea una opción factible para muchas familias. Algunos niños pueden ser más felices si pueden hacer arreglos para asistir a la escuela a tiempo parcial o continuar realizando otras actividades y conexiones sociales. El equipo de atención médica del niño puede ayudar a los padres o a los tutores a decidir el nivel adecuado de actividad.
Asegurarse de que un niño esté físicamente cómodo y de que no sienta dolor es una parte muy importante de los cuidados en la etapa final de la vida. Obtenga más información sobre cómo cuidar a un niño con enfermedad terminal (en inglés) y la planificación de la atención del cáncer avanzado.
La muerte de un niño es una tragedia enorme y las familias pueden necesitar apoyo para sobrellevar esta pérdida. Los centros oncológicos pediátricos suelen contar con personal profesional y grupos de apoyo para ayudar en el proceso del duelo. Obtenga más información sobre el duelo por la pérdida de un hijo (en inglés).
La siguiente sección de esta guía es Acerca de los ensayos clínicos. Ofrece más información sobre los estudios de investigación que se centran en buscar mejores maneras de atender a las personas con cáncer. Puede usar el menú para elegir una sección diferente para leer en esta guía.