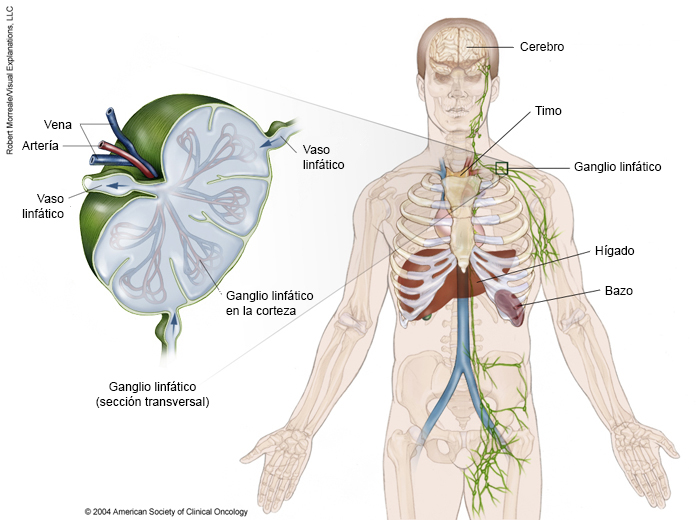
EN ESTA PÁGINA: obtendrá información sobre los diferentes tipos de tratamiento que los médicos usan en las personas con linfoma de Hodgkin. Use el menú para ver otras páginas.
Esta sección describe los tipos de tratamiento, conocidas también como terapias, que son el estándar de atención para el linfoma de Hodgkin. “Estándar de atención” significa los mejores tratamientos conocidos. Al tomar decisiones relacionadas con el plan de tratamiento, se le recomienda que analice con su médico si participar en ensayos clínicos es una opción. Un ensayo clínico es un estudio de investigación que prueba un nuevo enfoque al tratamiento. A través de ensayos clínicos, los médicos conocen si un nuevo tratamiento es seguro, eficaz y posiblemente mejor que el tratamiento estándar. Los ensayos clínicos pueden probar un nuevo fármaco, una nueva combinación de tratamientos estándares o nuevas dosis de fármacos estándares u otros tratamientos. Los ensayos clínicos son una opción para todos los estadios del cáncer. Su médico puede ayudarlo a considerar todas sus opciones de tratamiento. Obtenga más información sobre los ensayos clínicos en las secciones Acerca de los ensayos clínicos y Últimas investigaciones de esta guía.
Cómo se trata el linfoma de Hodgkin
En la atención del cáncer, a menudo trabajan juntos distintos tipos de médicos y otros profesionales de atención médica para crear un plan de tratamiento integral del paciente que combine distintos tipos de tratamientos. Esto se denomina equipo multidisciplinario. Los equipos de atención del cáncer incluyen una variedad de otros profesionales de la atención médica, por ejemplo, auxiliares médicos, enfermeros profesionales con práctica médica, enfermeros de oncología, trabajadores sociales, farmacéuticos, asesores, dietistas y otros.
Los tratamientos originales para el linfoma de Hodgkin, desarrollados en las décadas de 1960 y 1970, eran muy eficaces para tratar la enfermedad. Sin embargo, algunas de las personas que recibieron estos tratamientos desarrollaron efectos secundarios graves a una edad mayor, entre ellos, infertilidad (la imposibilidad de procrear), problemas cardíacos (como insuficiencia cardíaca, válvulas cardíacas con pérdidas y ataques cardíacos) y cánceres secundarios, como cáncer de pulmón y cáncer de mama. Estos problemas a largo plazo se debieron, en parte, a los tipos de quimioterapia y al uso de altas dosis de radioterapia aplicada en superficies extensas del cuerpo que se usaban en ese momento. Obtenga más información sobre los efectos tardíos del tratamiento del linfoma de Hodgkin.
Para evitar o reducir el riesgo de que se presenten estos problemas, los planes de tratamiento actuales para el linfoma de Hodgkin pretenden alcanzar la mejor posibilidad de curar el linfoma de Hodgkin y, a su vez, evitar efectos secundarios a largo plazo en la mayor medida posible. Nuevos tipos y dosis de quimioterapia, y nuevas tecnologías que permiten dirigir la radioterapia a áreas más pequeñas del cuerpo, han reducido estos riesgos.
La mayoría de las personas con linfoma de Hodgkin clásico (LHC), incluso en estadio I o estadio II a menudo reciben quimioterapia. Algunas personas luego reciben radioterapia en las áreas de ganglios linfáticos afectadas. Quizá sea posible tratar a algunas personas con la enfermedad en estadio temprano (estadio I o II) con un ciclo relativamente breve de quimioterapia, con o sin la necesidad de aplicar radioterapia. Las personas deben analizar con el médico si la quimioterapia puede limitarse o si la radioterapia es necesaria en el plan de tratamiento. Para la enfermedad de estadio III o IV, la quimioterapia es el tratamiento principal, aunque tal vez se recomiende radioterapia adicional, especialmente en áreas de ganglios linfáticos grandes.
Las opciones y recomendaciones de tratamiento dependen de varios factores, entre ellos:
-
El tipo de linfoma y su estadio.
-
Efectos secundarios posibles de los tratamientos.
-
Los resultados de las TEP-TC regulares durante el tratamiento.
-
Las preferencias del paciente y su estado de salud general.
-
La edad y sexo del paciente.
Tómese tiempo para obtener información sobre todas sus opciones de tratamiento y haga preguntas sobre cualquier cosa que no esté clara. Hable con su médico acerca de los objetivos de cada tratamiento y lo que puede esperar mientras recibe el tratamiento, incluidos los posibles efectos secundarios. Estos tipos de conversaciones se denominan “toma de decisiones compartida”. La toma de decisiones compartida es cuando usted y sus médicos trabajan juntos para elegir tratamientos que se ajusten a los objetivos de su atención. La toma de decisiones compartida es especialmente importante en los casos de linfoma de Hodgkin, ya que existen diferentes opciones de tratamiento. Obtenga más información sobre cómo tomar decisiones sobre el tratamiento.
A continuación, se describen los tipos de tratamiento frecuentes para el linfoma de Hodgkin. Su plan de atención también incluye tratamiento para síntomas y efectos secundarios, una parte importante de la atención del cáncer. También, tenga en cuenta que esta información se basa en las normas de atención para el linfoma de Hodgkin en los Estados Unidos. Las opciones de tratamiento pueden variar de un lugar a otro.
Terapias con medicamentos
El plan de tratamiento puede incluir medicamentos para destruir las células cancerosas. Se puede administrar este medicamento a través del torrente sanguíneo para alcanzar las células cancerosas en todo el cuerpo. Cuando un medicamento se administra de este modo, se denomina terapia sistémica. Los medicamentos también pueden administrarse de forma local, que es cuando el medicamento se aplica directamente sobre el cáncer o se mantiene en una sola parte del cuerpo.
Este tratamiento es recetado generalmente por un oncólogo clínico, que es un médico especializado en el tratamiento del cáncer con medicamentos, o un hematólogo, que es un médico que se especializa en el tratamiento de los trastornos de la sangre.
Los medicamentos se suelen administrar mediante un tubo intravenoso (i.v.) que se coloca en una vena con una aguja, o mediante una pastilla o cápsula que se traga. Si se le administran medicamentos por vía oral, asegúrese de preguntar a su equipo de atención médica cómo guardarlos y manipularlos de forma segura.
Los tipos de medicamentos que se usan para el linfoma de Hodgkin incluyen los siguientes:
-
Quimioterapia
-
Inmunoterapia
Cada uno de estos tipos de terapias se analiza a continuación con más detalle. Una persona puede recibir 1 tipo de medicamento por vez o una combinación de medicamentos al mismo tiempo. También se pueden administrar como parte de un plan de tratamiento que incluye radioterapia.
Los medicamentos utilizados para tratar el cáncer se evalúan constantemente. Con frecuencia, hablar con su médico es la mejor forma de obtener información sobre los medicamentos que le recetaron, su finalidad y sus potenciales efectos secundarios o interacciones con otros medicamentos. También es importante informar a su médico si está tomando algún otro medicamento con receta o de venta libre o suplementos. Las hierbas, los suplementos y otros fármacos pueden interactuar con los medicamentos para el cáncer, y causar efectos secundarios no deseados o reduciendo su eficacia. Obtenga más información sobre sus medicamentos recetados usando las bases de datos de fármacos en las que se pueden realizar búsquedas (en inglés).
Quimioterapia
La quimioterapia es el uso de fármacos para destruir las células cancerosas, generalmente al evitar que las células cancerosas crezcan, se dividan y produzcan más células.
Muchas personas con linfoma de Hodgkin reciben quimioterapia a través de un catéter implantable colocado bajo la piel. Obtenga más información sobre catéteres y puertos en el tratamiento del cáncer.
Un régimen o programa de quimioterapia, por lo general, consiste en una cantidad específica de ciclos de tratamiento que se administran a lo largo de un número determinado de semanas o meses. Para tratar el linfoma de Hodgkin, se pueden utilizar muchos tipos diferentes de quimioterapia. Un paciente puede recibir un fármaco por vez o una combinación de diferentes fármacos administrados al mismo tiempo.
Quimioterapia de primera línea
El linfoma de Hodgkin recién diagnosticado a menudo se trata con regímenes en los que se usa una combinación de fármacos de quimioterapia por vez. La combinación de fármacos que se utiliza con más frecuencia en los Estados Unidos recibe el nombre de ABVD. Otra combinación de fármacos conocida como BEACOPP se utiliza de forma generalizada en Europa para tratar el linfoma de Hodgkin avanzado y, a veces, en los Estados Unidos. Los fármacos que forman estas combinaciones frecuentes de quimioterapia se enumeran a continuación. Existen otras combinaciones utilizadas con menor frecuencia. No todas las combinaciones que pueden utilizarse para tratar el linfoma de Hodgkin aparecen en esta lista.
-
ABVD: doxorrubicina (disponible como un fármaco genérico), bleomicina (disponible como un fármaco genérico), vinblastina (Velban) y dacarbazina (disponible como una medición genérica fármaco). Generalmente, la quimioterapia ABVD se administra cada 2 semanas durante 2 a 8 meses.
-
AAVD: este régimen es similar a ABVD, pero brentuximab vedotina (Adcetris) reemplaza a la bleomicina. AAVD se administra cada 2 semanas durante 6 meses.
-
BEACOPP: bleomicina, etopósido (disponible como fármaco genérico), doxorrubicina, ciclofosfamida (disponible como fármaco genérico), vincristina (Vincasar PFS), procarbazina (Matulane) y prednisona (varias marcas comerciales). Existen varios programas de tratamiento distintos; sin embargo, habitualmente, se administran diferentes fármacos cada 2 a 3 semanas.
El tipo de quimioterapia, la cantidad de ciclos de quimioterapia y el uso adicional de radioterapia se basan en el estadio del linfoma de Hodgkin y el tipo y la cantidad de factores de pronóstico (consulte Estadios). Hable con su médico sobre los aspectos específicos de su plan de tratamiento. Generalmente, algunos médicos deciden monitorizar qué tan bien funcionan estos tratamientos mediante más TEP-TC (emisión de positrones combinada con tomografía computarizada) después de 2 a 3 meses de tratamiento. Si las TEP indican que el tratamiento no está funcionando, es posible que se modifique la quimioterapia. Si las TEP indican que el tratamiento está funcionando, es posible que el médico decida disminuir la cantidad posterior de fármacos usados o la cantidad total de ciclos de tratamiento.
Quimioterapia de segunda línea
Hay varios tratamientos de segunda línea disponibles para el linfoma de Hodgkin. Estos se usan si el linfoma no ingresa en remisión completa con el primer tratamiento o si vuelve a aparecer después del tratamiento de primera línea con ABVD o BEACOPP, esto también se conoce como recurrencia. Los objetivos del tratamiento de segunda línea pueden ser controlar la enfermedad y sus síntomas, pero en muchos casos, se los administra para prepararse para un trasplante autólogo de médula ósea/células madre (ver a continuación) con la intención de lograr una remisión completa y la cura.
-
ICE: ifosfamida (Ifex), carboplatino (disponible como fármaco genérico) y etopósido. Generalmente, la ICE se administra cada 2 o 3 semanas durante 2 a 3 ciclos.
-
ESHAP o DHAP: ESHAP es etopósido, metilprednisolona (Solu-Medrol), dosis alta de citarabina (disponible como fármaco genérico) y cisplatino (disponible como fármaco genérico). DHAP es dexametasona (disponible como fármaco genérico), dosis alta de citarabina y cisplatino. Los regímenes ESHAP o DHAP se administran cada 3 semanas durante 2 a 3 ciclos.
-
GVD, Gem-Ox, o GDP: GVD es gemcitabina, vinorelbina (Navelbine) y doxorrubicina. Gem-Ox es gemcitabina y oxaliplatino (Eloxatin). GDP es gemcitabina, dexametasona y cisplatino. Los regímenes basados en estas gemcitabinas se administran cada 2 semanas consecutivas seguidas de una semana libre o cada dos semanas.
-
Brentuximab vedotina: este fármaco es una opción si la quimioterapia previa deja de funcionar. Generalmente, brentuximab vedotina de segunda línea se administra cada 3 semanas durante un máximo de 16 ciclos, aunque a veces se administra cada 4 semanas. Brentuximab vedotina puede administrarse sola o en combinación con otros medicamentos, como nivolumab (consulte “Inmunoterapia”, a continuación), bendamustina u otros regímenes de quimioterapia. Normalmente, no se administra durante más de 4 ciclos antes de un trasplante de médula ósea/células madre.
-
Bendamustina (Treanda): La bendamustina en general se administra cada 4 semanas. A veces se la combina con otros fármacos especificados anteriormente para tratar el linfoma de Hodgkin que ha reaparecido después del tratamiento.
No se sabe con certeza cuál de estos tratamientos de quimioterapia es mejor para las personas con linfoma de Hodgkin. El mejor tratamiento puede diferir según el tipo y el estadio del linfoma. Por este motivo, se están realizando muchos ensayos clínicos para comparar estos diferentes tratamientos. Estos ensayos clínicos están diseñados para averiguar qué combinación funciona mejor con menos efectos secundarios a corto y a largo plazo.
Durante la quimioterapia, los médicos generalmente repetirán algunas de las pruebas realizadas en un principio, en especial las TEP-TC. Estas pruebas se utilizan para observar el linfoma y saber cómo está respondiendo al tratamiento.
Los efectos secundarios de la quimioterapia dependen del paciente y de la dosis utilizada, pero pueden incluir fatiga, riesgo de infección, náuseas y vómitos, neuropatía periférica (cosquilleo o dolor de los dedos de las manos y los pies), caída del cabello, pérdida del apetito y estreñimiento. Estos efectos secundarios generalmente desaparecen después de finalizado el tratamiento. Si bien el riesgo de efectos secundarios a largo plazo ha disminuido a medida que se perfeccionaron los tratamientos, la quimioterapia aún puede causar efectos secundarios a largo plazo. Estos efectos tardíos, que se pueden desarrollar 10 años o más después de que finalice el tratamiento, pueden incluir cánceres secundarios, especialmente en aquellas personas que fueron tratadas con radioterapia, y enfermedades del corazón o los vasos sanguíneos. A las personas con linfoma también les puede preocupar si el tratamiento puede afectar su salud sexual y su fertilidad y cómo puede afectarlas. Hable sobre estos temas con el equipo de atención médica antes de comenzar el tratamiento. Obtenga más información sobre los efectos tardíos del tratamiento.
Obtenga más información sobre los aspectos básicos de la quimioterapia.
Volver arriba
Inmunoterapia
La inmunoterapia utiliza las defensas naturales del cuerpo a fin de combatir el cáncer mejorando la capacidad de su sistema inmunitario para atacar las células cancerosas.
Nivolumab (Opdivo) y pembrolizumab (Keytruda) son inmunoterapias que fueron aprobadas recientemente por la Food and Drug Administration (FDA, Administración de Alimentos y Medicamentos) para el tratamiento del LHC que reapareció o progresó después de varios tratamientos previos, incluido el autotrasplante autólogo (consulte “Trasplante de médula ósea/células madre” a continuación) y el tratamiento posterior al trasplante con brentuximab vedotina. Estos fármacos se llaman inhibidores de puntos de control inmunitarios o inhibidores de PD-1. Cuando estos fármacos se usan solos en personas con linfoma de Hodgkin que han tenido una recurrencia después de tratamientos anteriores, las pruebas de alrededor de 2 de cada 3 pacientes indican mejoras durante un promedio de 9 meses, aunque es poco probable que el linfoma se cure.
Existen efectos secundarios de estos tratamientos de inmunoterapia, pero, por lo general, son leves. Sin embargo, es importante que hable con su médico acerca de todos los efectos secundarios posibles de la inmunoterapia. Existe la inquietud de que el trasplante alogénico de médula ósea pueda ser más peligroso en personas que han recibido uno de estos fármacos. Estudios recientes muestran que los inhibidores de PD-1 pueden combinarse con otros tratamientos para el linfoma de Hodgkin, como brentuximab vedotina y otros fármacos de quimioterapia. Los médicos aún no saben si los regímenes que contienen inhibidores de PD-1 funcionan mejor que los regímenes sin inhibidores de PD-1.
Los distintos tipos de inmunoterapia pueden provocar diferentes efectos secundarios. Los efectos secundarios frecuentes incluyen reacciones cutáneas, síntomas similares a la gripe, diarrea y cambios de peso. Hable con su médico sobre los posibles efectos secundarios de la inmunoterapia recomendada para usted. Obtenga más información sobre los aspectos básicos de la inmunoterapia.
Volver arriba
Radioterapia
La radioterapia es el uso de rayos X o protones con alta potencia para destruir las células cancerosas. Un radioncólogo es un médico que se especializa en administrar radioterapia para tratar el cáncer. La radioterapia para el linfoma de Hodgkin siempre es con haces externos, que es la que se aplica desde una máquina fuera del cuerpo. Un régimen o programa de radioterapia, por lo general, consiste en una cantidad específica de tratamientos que se administran durante una cantidad determinada de días o semanas.
Siempre que sea posible, la radioterapia se dirige solo a las áreas del ganglio linfático afectadas. Esto ayuda a reducir el riesgo de dañar los tejidos sanos. Es posible que haya técnicas de radioterapia más nuevas disponibles. Esto incluye lo siguiente:
-
Radioterapia dirigida al lugar afectado, que enfoca la radiación en los ganglios linfáticos que contienen cáncer.
-
Radioterapia de intensidad modulada (IMRT, por sus siglas en inglés), que varía en cuanto a la fuerza y dirección de los haces de radiación para afectar menos tejido sano.
-
El control de la respiración durante el tratamiento, por ejemplo hacer que el paciente contenga la respiración, puede permitir que se administre el tratamiento de manera eficaz en áreas más pequeñas.
-
En ciertas personas, se puede recomendar terapia de protones, que utiliza protones en lugar de rayos X, para tratar el cáncer.
Los efectos secundarios inmediatos producidos por la radioterapia dependen del área del cuerpo que se está tratando. Todas las personas tratadas con radioterapia pueden experimentar fatiga o reacciones cutáneas leves. Aquellos que reciben radioterapia en el cuello quizá tengan dolor en la boca o la garganta. La radioterapia en el mediastino puede causar tos, náuseas o dolor al tragar. La mayoría de los efectos secundarios desaparecen poco tiempo después de finalizado el tratamiento.
Si bien el riesgo de efectos secundarios a largo plazo ha disminuido con las mejoras en el tratamiento, la radioterapia aún puede causar efectos secundarios a largo plazo, también denominados efectos tardíos. Esto puede incluir daño en la glándula tiroides si la radioterapia se aplica en el cuello, cánceres secundarios y daño vascular, incluido daño en los vasos sanguíneos y las válvulas del corazón si la radioterapia se administra en el pecho. Para reducir el riesgo de efectos secundarios a largo plazo, se están realizando ensayos clínicos para determinar las dosis óptimas y el área más pequeña posible para recibir la radioterapia.
Obtenga más información sobre los aspectos básicos de la radioterapia.
Volver arriba
Trasplante de médula ósea/células madre
El trasplante de células madre es un procedimiento médico en el que se extraen células especializadas, denominadas células madre hematopoyéticas, de la sangre que circula por el cuerpo, denominada sangre periférica, para que puedan convertirse en médula ósea sana. Las células madre hematopoyéticas son células formadoras de sangre y se encuentran tanto en el torrente sanguíneo como en la médula ósea. A veces, las células madre se obtienen de la médula ósea, por lo que el procedimiento también puede denominarse trasplante de médula ósea. Este procedimiento también puede denominarse trasplante de células madre hematopoyéticas.
El trasplante no se utiliza como el primer tratamiento para el linfoma de Hodgkin; sin embargo, es posible que se lo recomiende para las personas con linfoma remanente después de la quimioterapia o si el linfoma vuelve a aparecer después del tratamiento.
Antes de recomendar un trasplante, los médicos hablarán con el paciente sobre los riesgos de este tratamiento. Los médicos también consideran otros factores diversos, como los resultados de los tratamientos previos, la edad y el estado de salud general del paciente. Es muy importante hablar con un médico en un centro de trasplante experimentado sobre los riesgos y los beneficios del trasplante de médula ósea/células madre.
El objetivo del trasplante es destruir las células cancerosas en la médula, la sangre y otras partes del cuerpo, usando altas dosis de quimioterapia o radioterapia, y permitir que las células madre sanguíneas de reemplazo creen una médula ósea sana.
Existen 2 tipos de trasplante de células madre, según de dónde vengan las células madre sanguíneas de reemplazo.
Trasplante autólogo (AUTO). En el trasplante autólogo, se usan las propias células madre del paciente. Las células madre se extraen cuando el paciente está en remisión después del tratamiento. Las células madre se congelan. Un trasplante autólogo permite administrar dosis de quimioterapia más intensas para destruir las células restantes del linfoma. Devolver las células madre guardadas al cuerpo mediante una infusión intravenosa permite luego que las células de la médula ósea y de la sangre se recuperen de una quimioterapia intensiva de alta dosis.
Trasplante alogénico o alotrasplante. En un trasplante alogénico, las células madre se obtienen de un donante cuyo tejido es compatible con el del paciente a nivel genético. La evaluación que se realiza para ver si el tejido del donante coincide con el tejido del paciente se denomina clasificación del antígeno leucocitario humano (human leukocyte antigen, HLA). En la mayoría de los casos, el hermano, la hermana u otros familiares del paciente pueden ser donantes, aunque también puede serlo una persona no emparentada. El paciente recibe quimioterapia para impedir que el sistema inmunitario destruya las células del donante. En un alotrasplante, el sistema inmunitario del donante se usa para destruir las células cancerosas del paciente.
Es importante que hable con el médico sobre los posibles riesgos y beneficios de ambos tipos de trasplantes para determinar la mejor opción para una persona. Los efectos secundarios dependen del tipo de trasplante, su salud general y otros factores. Obtenga más información sobre los conceptos básicos de los trasplantes de células madre/médula ósea.
Volver arriba
Efectos físicos, emocionales y sociales del cáncer
El cáncer y su tratamiento producen síntomas y efectos secundarios físicos, así como efectos emocionales, sociales y económicos. El manejo de estos efectos se denomina cuidados paliativos o atención médica de apoyo. Es una parte importante de su atención que se incluye junto con los tratamientos que tienen como fin retrasar, detener o eliminar el cáncer.
Los cuidados paliativos se centran en mejorar cómo se siente durante el tratamiento al manejar los síntomas y brindar apoyo a los pacientes y sus familias con otras necesidades no médicas. Cualquier persona, independientemente de la edad o del tipo y estadio de cáncer, puede recibir este tipo de atención. Y en general funciona mejor cuando se inicia poco después del diagnóstico de cáncer. Las personas que reciben cuidados paliativos junto con el tratamiento para el cáncer con frecuencia tienen síntomas menos graves y mejor calidad de vida, e informan que están más satisfechas con el tratamiento.
Los tratamientos paliativos varían ampliamente y, con frecuencia, incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y espiritual, y otras terapias. Usted también puede recibir tratamientos paliativos similares a los utilizados para eliminar el cáncer como quimioterapia, cirugía o radioterapia.
Antes de comenzar con el tratamiento, hable con su médico sobre los objetivos de cada tratamiento en el plan de tratamiento recomendado. También debe hablar sobre los efectos secundarios posibles del plan de tratamiento específico y las opciones de cuidados paliativos. Muchos pacientes también se benefician de hablar con un trabajador social y de participar en grupos de apoyo. Pregunte también a su médico por estos recursos.
Durante el tratamiento, su equipo de atención médica puede pedirle que responda preguntas sobre sus síntomas y efectos secundarios y que describa cada problema. Asegúrese de informar al equipo de atención médica si experimenta algún problema. Esto ayuda a que el equipo de atención médica pueda tratar cualquier síntoma y efecto secundario lo más rápido posible. También puede ayudar a prevenir problemas más graves en el futuro.
Obtenga más información sobre la importancia de llevar un registro de los efectos secundarios en otra parte de esta guía. Obtenga más información sobre los cuidados paliativos en una sección diferente de este sitio web.
Volver arriba
Linfoma de Hodgkin progresivo
“Enfermedad progresiva” es el término que se usa cuando el cáncer se agranda o se disemina mientras el linfoma original se está tratando. La enfermedad progresiva es poco frecuente en las personas con linfoma de Hodgkin.
Si se produce progresión, es una buena idea hablar con los médicos que tienen experiencia en el tratamiento. Los médicos pueden tener opiniones diferentes sobre el mejor plan de tratamiento estándar. Los ensayos clínicos también pueden ser una opción. Obtenga más información sobre la búsqueda de una segunda opinión antes de comenzar el tratamiento, de manera que se sienta cómodo con el plan de tratamiento elegido. No siempre es posible recuperarse en forma completa del linfoma de Hodgkin progresivo.
Con frecuencia, un médico recomendará un trasplante de médula ósea/células madre. Al parecer, este tratamiento es más eficaz que la quimioterapia estándar para el linfoma de Hodgkin progresivo. Los cuidados paliativos también son importantes para ayudar a aliviar los síntomas y los efectos secundarios.
Para muchas las personas, un diagnóstico de linfoma de Hodgkin progresivo es muy estresante y difícil. Se alienta a usted y a su familia que hablen sobre cómo se sienten con los médicos, el personal de enfermería, los trabajadores sociales u otros integrantes de su equipo de atención médica. También puede ser útil hablar con otros pacientes, como a través de un grupo de apoyo u otro programa de apoyo de pares.
Volver arriba
Remisión y probabilidad de recurrencia
Una remisión se produce cuando el linfoma no puede detectarse en el cuerpo y no hay síntomas. Esto también puede denominarse “sin evidencia de enfermedad”.
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que a muchas personas les preocupe que el cáncer regrese. Aunque muchas remisiones son permanentes, es importante que hable con su médico sobre la posibilidad de que la enfermedad reaparezca. Comprender su riesgo de recurrencia y las opciones de tratamiento puede ayudar a que usted se sienta más preparado si, en efecto, el linfoma regresa. Obtenga más información sobre cómo sobrellevar el temor a la recurrencia.
Si el linfoma regresa luego de la remisión después del tratamiento original, se denomina linfoma recurrente. La recurrencia es poco frecuente en las personas con linfoma de Hodgkin. Sin embargo, si el linfoma de Hodgkin en efecto se repite, volverá a comenzar un nuevo ciclo de pruebas muy similar al realizado al momento del diagnóstico para obtener toda la información posible sobre este. Después de realizadas estas evaluaciones, usted y su médico hablarán sobre sus opciones de tratamiento.
La mayoría de las veces, el primer paso es administrar un tratamiento de quimioterapia de segunda línea, como ICE, ESHAP, DHAP, tratamientos en base a gemcitabina o brentuximab vedotina (consulte “Quimioterapia” más arriba), o una combinación de tratamiento con un inhibidor de PD-1 (consulte “Inmunoterapia”, más arriba) para retomar el control del linfoma de Hodgkin recurrente. En la mayoría de las personas, este tratamiento se utiliza como preparación para un trasplante de médula ósea/células madre, lo cual proporciona la mejor posibilidad de curar la enfermedad.
Se puede incluir la radioterapia en el plan de tratamiento, ya sea antes o después de un trasplante de médula ósea/células madre, en especial si no se utilizó la radioterapia durante el período de tratamiento anterior.
Su médico puede sugerir ensayos clínicos que estén estudiando métodos nuevos para tratar el linfoma de Hodgkin recurrente.
Cualquiera que sea el plan de tratamiento que usted elija, los cuidados paliativos serán importantes para aliviar los síntomas y los efectos secundarios.
A veces, las personas con linfoma recurrente experimentan emociones, tales como incredulidad o temor. Es recomendable que hable con su equipo de atención médica respecto de estos sentimientos y que solicite servicios de apoyo que lo ayuden a sobrellevar la situación.
Obtenga más información sobre cómo afrontar la recurrencia del cáncer.
Volver arriba
Si el tratamiento no funciona
Recuperarse del linfoma de Hodgkin no siempre es posible. Si el linfoma no se puede curar o controlar, a la enfermedad se la puede denominar avanzada o terminal.
Este diagnóstico es estresante y, para algunas personas, hablar sobre el cáncer avanzado resulta difícil. Sin embargo, es importante que mantenga conversaciones abiertas y sinceras con su equipo de atención médica a fin de expresar sus sentimientos, preferencias e inquietudes. El equipo de atención médica tiene habilidades especiales, experiencia y conocimientos para brindar apoyo a los pacientes y a sus familiares, y está aquí para ayudar. Es extremadamente importante asegurarse de que una persona se sienta físicamente cómoda, que no tenga dolor y que reciba apoyo emocional. También es importante analizar las nuevas opciones de tratamiento que se están evaluando en ensayos clínicos. Además, buscar una segunda opinión puede ser útil.
Es posible que las personas con cáncer avanzado y con una expectativa de vida inferior a 6 meses quieran considerar los cuidados para enfermos terminales. Los cuidados para enfermos terminales están pensados para proporcionar la mejor calidad de vida posible para las personas que están cerca de la etapa final de la vida. Es recomendable que usted y su familia hablen con el equipo de atención médica respecto a las opciones de cuidados para enfermos terminales, que incluyen cuidados domiciliarios para enfermos terminales, cuidados en un hospital de cuidados paliativos u otros lugares de atención médica. El cuidado de enfermería y los equipos especiales pueden hacer que permanecer en el hogar sea una opción factible para muchas familias. Obtenga más información sobre la planificación de la atención avanzada.
Después de la muerte de un ser querido, muchas personas necesitan apoyo que las ayude a sobrellevar la pérdida. Obtenga más información sobre sufrimiento y pérdida.
Volver arriba
La siguiente sección de esta guía es Acerca de los ensayos clínicos. Ofrece más información sobre los estudios de investigación que se centran en buscar mejores maneras de cuidar a las personas con linfoma. Use el menú para elegir una sección diferente para leer en esta guía.