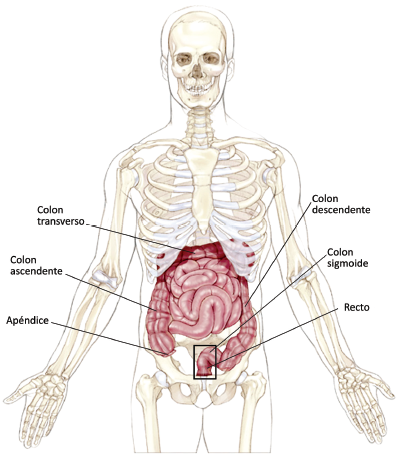
EN ESTA PÁGINA: obtendrá información sobre los diferentes tratamientos que los médicos usan en las personas con cáncer colorrectal. Use el menú para ver otras páginas.
Esta sección describe los tipos de tratamientos, también llamadas terapias, que son el estándar de atención para el cáncer colorrectal. “Estándar de atención” significa los mejores tratamientos conocidos. Al tomar decisiones relacionadas con el plan de tratamiento, se le recomienda que hable con su médico acerca de si existe la opción de participar en ensayos clínicos. Un ensayo clínico es un estudio de investigación que prueba un nuevo enfoque al tratamiento. A través de los ensayos clínicos, los médicos conocen si un nuevo tratamiento es seguro, eficaz y posiblemente mejor que el tratamiento estándar. Los ensayos clínicos pueden probar un nuevo fármaco, una nueva combinación de tratamientos estándares o nuevas dosis de fármacos estándares u otros tratamientos. Los ensayos clínicos son una opción en todos los estadios del cáncer. Su médico puede ayudarlo a considerar todas sus opciones de tratamiento. Obtenga más información sobre los ensayos clínicos en las secciones Acerca de los ensayos clínicos y Últimas investigaciones de esta guía.
Cómo se trata el cáncer colorrectal
En la atención del cáncer, a menudo trabajan juntos distintos tipos de médicos para crear un plan de tratamiento integral del paciente que incluya o combine distintos tipos de tratamientos. Esto se denomina equipo multidisciplinario. Para el cáncer colorrectal, a menudo se incluye un cirujano, un oncólogo clínico y un radioncólogo y un gastroenterólogo. Un gastroenterólogo es un médico que se especializa en el funcionamiento y los trastornos del tracto gastrointestinal. Los equipos de atención del cáncer incluyen una variedad de otros profesionales de la atención médica, por ejemplo, auxiliares médicos, personal de enfermería profesional, personal de enfermería de oncología, trabajadores sociales, farmacéuticos, asesores, dietistas y otros.
Las recomendaciones y opciones de tratamientos dependen de varios factores, entre ellos, el tipo y estadio del cáncer, los efectos secundarios posibles, así como las preferencias del paciente y su estado de salud general. Tómese el tiempo para obtener información sobre todas sus opciones de tratamiento y asegúrese de hacer preguntas sobre cosas que no estén claras. Hable con su médico acerca de los objetivos de cada tratamiento y lo que puede esperar mientras recibe el tratamiento. Estos tipos de conversaciones se denominan “toma de decisiones compartida”. La toma de decisiones compartida es cuando usted y sus médicos trabajan juntos para elegir tratamientos que se ajusten a los objetivos de su atención. La toma de decisiones compartida es especialmente importante en los casos de cáncer colorrectal, ya que existen diferentes opciones de tratamiento. Obtenga más información sobre la toma de decisiones sobre el tratamiento.
Los estudios han demostrado que estos diversos enfoques de tratamiento ofrecen beneficios similares independientemente de la edad del paciente. Sin embargo, los pacientes mayores enfrentan desafíos únicos en cuanto a tratamiento. Obtenga más información acerca de los efectos específicos de la cirugía, quimioterapia y radioterapia en los adultos mayores. A fin de ajustar el tratamiento para cada paciente, todas las decisiones de tratamiento deben considerar factores como los siguientes:
-
Las demás afecciones médicas del paciente
-
La salud general del paciente
-
Posibles efectos secundarios del plan de tratamiento
-
Otros medicamentos que el paciente ya esté tomando
-
El estado de nutrición del paciente y su apoyo social
A continuación, se describen los tipos de tratamiento frecuentes para el cáncer colorrectal, seguidos de una breve descripción de las opciones de tratamiento presentadas según el estadio. Su plan de atención también puede incluir tratamiento para síntomas y efectos secundarios, una parte importante de la atención del cáncer. Tenga en cuenta que esta información se basa en las normas de atención para el cáncer colorrectal en los Estados Unidos. Las opciones de tratamiento pueden variar de un lugar a otro.
Cirugía
La cirugía es la extirpación del tumor y de parte del tejido circundante sano durante una operación. A menudo se denomina extirpación quirúrgica. Es el tratamiento más frecuente para el cáncer colorrectal. También se extirparán parte del recto o colon y los ganglios linfáticos circundantes sanos.
Si bien la cirugía colorrectal puede ser llevada a cabo por cirujanos generales y especialistas, muchas personas consultan a los especialistas que tienen experiencia y capacitación adicional en cirugía colorrectal. Un oncólogo cirujano es un médico que se especializa en el tratamiento del cáncer mediante cirugía. Un cirujano especialista en cirugías colorrectales es un médico que ha recibido capacitación adicional para tratar enfermedades del colon, el recto y el ano. Anteriormente, a estos cirujanos especialistas se los llamaba proctólogos.
Además de la extirpación quirúrgica, las opciones quirúrgicas para el cáncer colorrectal incluyen:
-
Cirugía laparoscópica. Algunos pacientes pueden someterse a una cirugía laparoscópica contra el cáncer colorrectal. Con esta técnica, se pasan varias cámaras de visualización por el abdomen, mientras el paciente está anestesiado. La anestesia es un medicamento que bloquea la conciencia del dolor. Las incisiones son más pequeñas y el tiempo de recuperación suele ser más corto que con la cirugía de colon estándar. La cirugía laparoscópica es tan eficaz como la cirugía de colon convencional para extirpar el cáncer. Los cirujanos que realizan cirugía laparoscópica han recibido entrenamiento especial en esa técnica.
-
Colostomía para el cáncer de recto. Con menos frecuencia, una persona con cáncer de recto puede necesitar una colostomía. Esta consiste en una abertura quirúrgica, o estoma, a través de la cual el colon se conecta a la superficie abdominal para proporcionar una vía por la que puedan salir los excrementos del cuerpo. Los excrementos son recolectados en una bolsa que lleva el paciente. En ocasiones, la colostomía es solo temporal, para permitir que el recto sane. En otros casos, puede ser permanente. Gracias a las modernas técnicas quirúrgicas y al uso de radioterapia y quimioterapia antes de una cirugía, cuando es necesario, la mayoría de las personas que reciben tratamiento para el cáncer de recto no requieren de una colostomía permanente. Obtenga más información sobre las colostomías.
-
Ablación por radiofrecuencia o crioablación. Algunos pacientes podrían someterse a una cirugía en el hígado o los pulmones para extirpar el cáncer colorrectal que se haya diseminado a esos órganos. Los tratamientos opcionales incluyen el uso de energía en forma de ondas de radiofrecuencia para destruir los tumores con calor, lo cual se denomina ablación por radiofrecuencia, o para congelarlos, lo cual se denomina crioablación. No todos los tumores de hígado o pulmón pueden tratarse con estos métodos. La ablación por radiofrecuencia puede realizarse a través de la piel o durante la cirugía. Si bien así se puede evitar que se extirpen partes de tejido hepático y pulmonar que podrían extirparse en una cirugía convencional, también existe la posibilidad de que queden partes del tumor.
Efectos secundarios de la cirugía
Antes de la cirugía, hable con el equipo de atención médica sobre los posibles efectos secundarios de la cirugía específica a la que se someterá y pregunte cómo se pueden prevenir o aliviar. En general, los efectos secundarios de la cirugía incluyen dolores y sensibilidad en la zona de la operación. La operación también puede provocar estreñimiento o diarrea, que generalmente desaparece después de cierto tiempo. Las personas sometidas a una colostomía pueden sentir irritación alrededor del estoma. Si debe someterse a una colostomía, el médico, el personal de enfermería o un terapista enterostomal, que es especialista en el manejo de colostomías, le pueden enseñar cómo limpiar el área y evitar una infección.
Muchas personas necesitan volver a entrenar el intestino después de una cirugía. Puede requerir de cierto tiempo y asistencia. Debe consultar a su médico si no logra recuperar un buen control de la función intestinal.
Obtenga más información sobre los aspectos básicos de la cirugía para el cáncer.
Volver arriba
Radioterapia
La radioterapia es el uso de rayos X de alta energía para destruir células cancerosas. Habitualmente, se utiliza para tratar el cáncer de recto debido a que este tipo de tumor tiende a aparecer nuevamente cerca del lugar donde se originó. El médico que se especializa en administrar radioterapia para tratar el cáncer se conoce como radioncólogo. Un régimen o programa de radioterapia, normalmente consiste en una cantidad específica de tratamientos que se administran durante un período determinado.
Radioterapia con haz externo. En la radioterapia con haz externo, se utiliza una máquina para administrar radiación en la zona en que se encuentra el cáncer. La radioterapia generalmente se administra 5 días a la semana durante varias semanas. Se puede administrar en el consultorio del médico o en el hospital.
Radioterapia estereostática. La radioterapia estereostática es un tipo de radioterapia con haz externo que se puede usar cuando el cáncer colorrectal se diseminó al hígado o a los pulmones. Este tipo de radioterapia permite aplicar una gran dosis de radiación precisa en un área pequeña. Esta técnica puede ayudar a preservar partes de tejido hepático y pulmonar que podrían extirparse durante la cirugía. Sin embargo, no todos los cánceres que se han diseminado al hígado o a los pulmones pueden recibir este tratamiento.
Otros tipos de radioterapia. Para algunas personas, las técnicas de radioterapia especializada, como la radioterapia intraoperatoria o la braquiterapia, pueden ayudar a eliminar algunas áreas pequeñas del cáncer que no pueden ser extirpadas con la cirugía.
-
Radioterapia intraoperatoria. La radioterapia intraoperatoria utiliza una sola dosis elevada de radioterapia durante la cirugía.
-
Braquiterapia. La braquiterapia es la colocación de “semillas” radiactivas dentro del cuerpo. En 1 tipo de braquiterapia con un producto denominado SIR-Spheres, se inyectan mínimas cantidades de una sustancia radiactiva llamada itrio 90 en el hígado para tratar el cáncer colorrectal que se ha diseminado al hígado cuando no es posible realizar una cirugía. Si bien se dispone de escasa información sobre la eficacia de este método, algunos estudios sugieren que puede ayudar a retardar el crecimiento de células cancerosas.
Radioterapia para el cáncer de recto. Para el cáncer de recto, la radioterapia puede usarse antes de una cirugía, lo que se denomina terapia neoadyuvante, para reducir el tamaño del tumor y simplificar la extirpación. También puede usarse después de una cirugía para destruir las células cancerosas restantes. Ambos enfoques han demostrado que funcionan en el tratamiento de esta enfermedad. La quimioterapia a menudo se administra simultáneamente con la radioterapia para aumentar la efectividad de la radioterapia. Esto se denomina quimiorradiación.
La quimiorradiación se usa generalmente en el cáncer de recto antes de una cirugía para evitar la colostomía o reducir la posibilidad de que el cáncer reaparezca. Un estudio demostró que la quimiorradiación antes de la cirugía funcionó mejor y produjo menos efectos secundarios en comparación con la misma radioterapia y quimioterapia administradas después de la cirugía. Los principales beneficios incluyeron una reducción en la tasa de recurrencia del cáncer en el área donde se originó, menos pacientes que necesitaron colostomías permanentes y menos problemas de cicatrización del intestino donde se administró radioterapia.
En los Estados Unidos, la radioterapia generalmente se administra para el cáncer de recto durante 5.5 semanas antes de la cirugía. Sin embargo, para algunos pacientes (y en determinados países), resulta más adecuado o se prefiere un tratamiento más corto de 5 días de radioterapia antes de la cirugía.
En la actualidad, se emplea un método más nuevo para el cáncer de recto en ciertos pacientes. Se llama terapia neoadyuvante total (TNT). Con la TNT, se administra tanto la quimioterapia como la quimiorradiación durante 6 meses antes de la cirugía.
Efectos secundarios de la radioterapia
Hable con su médico sobre los posibles efectos secundarios de su régimen de radioterapia. Los efectos secundarios de la radioterapia pueden incluir fatiga, reacciones leves en la piel, malestar estomacal y deposiciones líquidas. También puede producir materia fecal con sangre, debido a una hemorragia a través del recto u obstrucción intestinal. La mayoría de los efectos secundarios desaparecen poco tiempo después de finalizado el tratamiento.
Después de la radioterapia en la pelvis, pueden originarse problemas sexuales de salud, así como infertilidad (incapacidad para tener un bebé). Antes de comenzar el tratamiento, hable con su médico sobre las probabilidades de que el tratamiento afecte su salud sexual y su fertilidad, y sobre las opciones existentes para preservar la fertilidad.
Obtenga más información sobre los aspectos básicos de la radioterapia.
Volver arriba
Terapias con medicamentos
El plan de tratamiento puede incluir medicamentos para destruir las células cancerosas. El medicamento se administra a través del torrente sanguíneo para alcanzar las células cancerosas en todo el cuerpo. Cuando un medicamento se administra de esta manera, se lo denomina terapia sistémica. El medicamento también se puede administrar a nivel local, que es cuando el medicamento se aplica directamente sobre el cáncer o se mantiene en una sola parte del cuerpo.
El profesional que receta este tipo de medicamento generalmente es un oncólogo clínico, un médico que se especializa en el tratamiento del cáncer con medicamentos.
Los medicamentos suelen administrarse a través de un tubo intravenoso (i.v.) que se coloca en una vena con una aguja, o una pastilla o cápsula que se traga (por vía oral). Si se le administran medicamentos por vía oral, asegúrese de preguntar a su equipo de atención de la salud acerca de cómo conservarlos y manejarlos de forma segura.
Los tipos de medicamentos que se usan para el cáncer colorrectal incluyen los siguientes:
-
Quimioterapia
-
Terapia dirigida
-
Inmunoterapia
Cada uno de estos tipos de terapias se analiza a continuación con más detalle. Una persona puede recibir 1 tipo de medicamento por vez o una combinación de medicamentos al mismo tiempo. También se pueden administrar como parte de un plan de tratamiento que puede incluir cirugía o radioterapia.
Los medicamentos utilizados para tratar el cáncer se evalúan constantemente. Con frecuencia, hablar con su médico es la mejor forma de obtener información sobre los medicamentos que le recetaron, su finalidad y sus potenciales efectos secundarios o interacciones con otros medicamentos.
También es importante informar a su médico si está tomando algún otro medicamento con receta o de venta libre o suplementos. Las hierbas, los suplementos y otros fármacos pueden interactuar con los medicamentos para el cáncer, lo que provoca efectos secundarios no deseados o una menor eficacia. Obtenga más información sobre los medicamentos que le recetaron en las bases de datos de fármacos en las que puede realizar búsquedas (en inglés).
Quimioterapia
La quimioterapia es el uso de fármacos para destruir las células cancerosas, generalmente al evitar que las células cancerosas crezcan, se dividan y produzcan más células.
Un régimen o programa de quimioterapia, por lo general consiste en una cantidad específica de ciclos que se administran durante un período determinado. Un paciente puede recibir un fármaco por vez o una combinación de diferentes fármacos administrados al mismo tiempo.
La quimioterapia se puede administrar después de la cirugía para eliminar las células cancerosas restantes. En algunas personas con cáncer de recto, el médico administrará quimioterapia y radioterapia antes de la cirugía para reducir el tamaño de un tumor en el recto y minimizar la posibilidad de que el cáncer reaparezca.
Existen varios medicamentos aprobados por la Food and Drug Administration (FDA, Administración de Alimentos y Medicamentos) para tratar el cáncer colorrectal en los Estados Unidos. Su médico puede recomendarle uno o varios de ellos en diferentes momentos durante el tratamiento. En ocasiones, se combinan con fármacos de terapia dirigida (consulte “Terapia dirigida” a continuación).
Algunos regímenes de tratamiento frecuentes que usan estos fármacos incluyen:
-
5-FU solos
-
5-FU con leucovorina (ácido folínico), una vitamina que mejora la efectividad de 5-FU
-
Capecitabina, una forma de 5-FU de administración oral
-
FOLFOX: 5-FU con leucovorina y oxaliplatino
-
FOLFIRI: 5-FU con leucovorina e irinotecán
-
Irinotecán solo
-
XELIRI/CAPIRI: Capecitabina con irinotecán
-
XELOX/CAPEOX: Capecitabina con oxaliplatino
-
Cualquiera de los anteriores con uno de las siguientes terapias dirigidas: cetuximab (Erbitux), bevacizumab (Avastin) o panitumumab (Vectibix). Además, se puede combinar FOLFIRI con cualquiera de estas terapias dirigidas (consulte a continuación): ziv-aflibercept (Zaltrap) o ramucirumab (Cyramza).
Efectos secundarios de la quimioterapia
La quimioterapia puede provocar vómitos, náuseas, diarrea, llagas en la boca o neuropatía, que es el cosquilleo o entumecimiento en las manos o los pies. No obstante, hay medicamentos para evitar estos efectos secundarios. Por la forma en la que se administran los fármacos, estos efectos secundarios son menos graves que en el pasado para la mayoría de las personas. Además, los pacientes pueden sentirse demasiado cansados o fatigados y existe un mayor riesgo de que contraigan una infección. La caída significativa del cabello es un efecto secundario poco frecuente con los medicamentos usados para tratar el cáncer colorrectal, aunque es más frecuente con los regímenes de quimioterapia que incluyen irinotecán.
Si los efectos secundarios son particularmente difíciles, se puede reducir la dosis del medicamento o posponer una sesión del tratamiento. Si está recibiendo quimioterapia, debe hablar con su equipo de atención médica sobre los efectos secundarios de manera periódica y preguntar qué síntomas y efectos secundarios su médico debe conocer de inmediato. Lea más acerca del control de los efectos secundarios. Los efectos secundarios de la quimioterapia suelen desaparecer una vez finalizado el tratamiento.
Obtenga más información sobre los aspectos básicos de la quimioterapia.
Volver arriba
Terapia dirigida
La terapia dirigida es un tratamiento que apunta a los genes o a las proteínas específicos del cáncer, o a las condiciones del tejido que contribuyen al crecimiento y a la supervivencia del cáncer. Este tipo de tratamiento bloquea el crecimiento y la diseminación de las células cancerosas y limita el daño a las células sanas.
No todos los tumores tienen los mismos objetivos. Para determinar cuál es el tratamiento más eficaz, el médico puede realizar pruebas para identificar los genes, las proteínas y otros factores involucrados en el tumor. Esto ayuda a que los médicos puedan encontrar el tratamiento más eficaz que mejor se adapte a cada paciente, siempre que sea posible. Además, continúan realizándose estudios de investigación para obtener más información sobre objetivos moleculares específicos y tratamientos nuevos dirigidos a ellos. Estos medicamentos están adquiriendo más importancia en el tratamiento del cáncer colorrectal. Obtenga más información sobre los aspectos básicos de los tratamientos dirigidos.
Los estudios han demostrado que los pacientes mayores pueden beneficiarse con las terapias dirigidas, al igual que los pacientes más jóvenes. Además, los efectos secundarios previstos son generalmente manejables tanto en pacientes mayores como en pacientes más jóvenes.
Para el cáncer colorrectal, las siguientes terapias dirigidas pueden funcionar como opciones.
Terapia antiangiogénica. La terapia antiangiogénica tiene como objetivo detener la angiogénesis, que es el proceso de formación de vasos sanguíneos nuevos. Dado que el tumor necesita los nutrientes transportados por los vasos sanguíneos para crecer y diseminarse, el objetivo de las terapias antiangiogénicas es “matar de hambre” al tumor.
-
Bevacizumab (Avastin). El bevacizumab, cuando se administra con quimioterapia, puede ayudar a las personas con cáncer colorrectal avanzado a vivir durante más tiempo. En 2004, la FDA aprobó el bevacizumab junto con la quimioterapia como primer tratamiento, o tratamiento de primera línea, del cáncer colorrectal avanzado. Estudios recientes han demostrado que también es efectivo como terapia de segunda línea junto con la quimioterapia. Existen 2 fármacos similares al bevacizumab, bevacizumab-awwb (Mvasi) y bevacizumab-bvzr (Zirabev), que también han sido aprobados por la FDA para tratar el cáncer colorrectal avanzado. Estos se denominan biosimilares (en inglés).
-
Regorafenib (Stivarga). Este fármaco se utiliza para tratar pacientes con cáncer colorrectal metastásico que ya hayan recibido ciertos tipos de quimioterapia y otras terapias dirigidas.
-
Ziv-aflibercept (Zaltrap) y ramucirumab (Cyramza). Cualquiera de estos fármacos se puede combinar con la quimioterapia FOLFIRI como tratamiento de segunda línea para el cáncer colorrectal metastásico.
Inhibidores del receptor del factor de crecimiento epidérmico (EGFR, por sus siglas en inglés). Los investigadores han descubierto que los medicamentos que inhiben el EGFR pueden ser eficaces para detener o retrasar el crecimiento del cáncer colorrectal.
-
Cetuximab (Erbitux)
-
Panitumumab (Vectibix)
Estudios recientes demuestran que el cetuximab y el panitumumab no dan muy buenos resultados en tumores que tienen cambios específicos, denominados mutaciones, o alteraciones, de un gen denominado RAS. La American Society of Clinical Oncology recomienda que todos los pacientes con cáncer colorrectal metastásico que podrían recibir un inhibidor EGFR se hagan pruebas de detección de mutaciones del gen RAS y RAF en los tumores. Si un tumor presenta una forma mutada del gen RAS, o una mutación específica de BRAF llamada V600E, la American Society of Clinical Oncology recomienda que estas personas no reciban inhibidores EFGR.
Combinación de terapias dirigidas. Algunos tumores tienen una mutación específica, llamada mutación BRAF del gen V600E, que puede detectarse mediante una prueba aprobada por la FDA. Para tratar los tumores con esta mutación se puede utilizar una clase de tratamientos dirigidos denominados inhibidores del gen BRAF. Se puede utilizar una combinación del inhibidor del gen BRAF, encorafenib (Braftovi), y cetuximab para tratar a personas con cáncer colorrectal metastásico con esta mutación que hayan recibido al menos un tratamiento previo.
Tratamientos agnósticos del tumor. Larotrectinib (Vitrakvi) y entrectinib (Rozlytrek) son tipos de terapias dirigida sque no son específicos para un determinado tipo de cáncer, pero se concentran en un cambio genético específico denominado fusión NTRK. Este tipo de cambio genético es poco frecuente, pero se encuentra en varios tipos de cáncer, que incluye al cáncer colorrectal. Estos medicamentos están aprobados como tratamiento para el cáncer colorrectal que es metastásico o que no se puede extirpar con cirugía y empeoró con otros tratamientos.
Es posible que también se analice su tumor para detectar otros marcadores moleculares, como sobreexpresión de HER2, entre otros. Estos marcadores aún no cuentan con terapias dirigidas aprobadas por la FDA, pero es posible que existan oportunidades de recibir tratamiento en ensayos clínicos que estén estudiando estos cambios moleculares.
Efectos secundarios de las terapias dirigidas
Hable con su médico sobre los posibles efectos secundarios de un medicamento específico y cómo se pueden manejar. Los efectos secundarios de los tratamientos dirigidos pueden incluir una erupción cutánea en la cara y la parte superior del cuerpo, que puede prevenirse o aliviarse con diversos tratamientos. Conozca más sobre las reacciones en la piel por las terapias dirigidas.
Volver arriba
Inmunoterapia
La inmunoterapia utiliza las defensas naturales del cuerpo para combatir el cáncer al mejorar la capacidad de su sistema inmunitario para atacar las células cancerosas.
Los inhibidores de puntos de control son un tipo importante de inmunoterapia que se utiliza para tratar el cáncer colorrectal. Obtenga más información sobre los aspectos básicos de la inmunoterapia.
-
Pembrolizumab (Keytruda). El pembrolizumab está dirigido al PD-1, un receptor en las células tumorales, que previene que las células tumorales se escondan del sistema inmunológico. El pembrolizumab se utiliza para tratar los cánceres colorrectales no extirpables o metastásicos que tienen una característica molecular llamada inestabilidad de microsatélites (IMS-A) o Deficiencia en la reparación de los errores de emparejamiento (dMMR, por sus siglas en inglés) (consulte Diagnóstico). No extirpable significa que la cirugía no es una opción.
-
Nivolumab (Opdivo). El nivolumab se utiliza para tratar a personas de 12 años en adelante que tienen cáncer colorrectal metastásico IMS-A o con dMMR que ha crecido o se diseminó después del tratamiento con quimioterapia con fluoropirimidina, (como la capecitabina y el fluorouracilo), oxaliplatino e irinotecán.
-
Dostarlimab (Jemperli). Dostarlimab es un inhibidor del punto de control inmunitario PD-1. Puede utilizarse para tratar los casos de cáncer colorrectal recidivantes o metastásicos que presentan dMMR.
-
Combinación de nivolumab e ipilimumab (Yervoy). La combinación de inhibidores de puntos de control está aprobada para el tratamiento en pacientes de 12 años en adelante que tienen cáncer colorrectal metastásico IMS-A o con dMMR que ha crecido o se diseminó después del tratamiento con quimioterapia con fluoropirimidina, oxaliplatino e irinotecán.
Efectos secundarios de las inmunoterapias
Los distintos tipos de inmunoterapia pueden provocar diferentes efectos secundarios. Los efectos secundarios más frecuentes de la inmunoterapia pueden incluir fatiga, erupción cutánea, diarrea, náuseas, fiebre, dolor muscular, dolor en los huesos, dolor en las articulaciones, dolor abdominal, comezón, vómitos, tos, disminución del apetito y dificultad para respirar. La inmunoterapia puede aumentar el riesgo de inflamación en diferentes órganos del cuerpo. Hable con su médico sobre los posibles efectos secundarios de la inmunoterapia recomendada para usted y a qué síntomas hay que prestar atención.
Volver arriba
Efectos físicos, emocionales y sociales del cáncer
El cáncer y su tratamiento producen síntomas y efectos secundarios físicos, así como efectos emocionales, sociales y económicos. El manejo de estos efectos se denomina cuidados paliativos o atención médica de apoyo. Es una parte importante de su atención que se incluye junto con los tratamientos que tienen como fin retrasar, detener o eliminar el cáncer.
Los cuidados paliativos se centran en mejorar cómo se siente durante el tratamiento al manejar los síntomas y brindar apoyo a los pacientes y sus familias con otras necesidades no médicas. Cualquier persona, independientemente de la edad o del tipo y estadio de cáncer, puede recibir este tipo de atención. Y en general, funciona mejor cuando se inicia poco después del diagnóstico de cáncer. Las personas que reciben cuidados paliativos junto con el tratamiento para el cáncer con frecuencia tienen síntomas menos graves y mejor calidad de vida, e informan que están más satisfechas con el tratamiento.
Los tratamientos paliativos varían ampliamente y, con frecuencia, incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y espiritual, y otras terapias. Usted también puede recibir tratamientos paliativos similares a los utilizados para eliminar el cáncer, como quimioterapia, cirugía o radioterapia.
Antes de comenzar con el tratamiento, hable con su médico sobre los objetivos de cada tratamiento en el plan de tratamiento recomendado. También debe hablar sobre los efectos secundarios posibles del plan de tratamiento específico y las opciones de cuidados paliativos. Muchos pacientes también se benefician al hablar con un trabajador social y participar en grupos de apoyo. Pregúntele también a su médico sobre estos recursos.
Durante el tratamiento, su equipo de atención médica puede pedirle que responda preguntas sobre sus síntomas y efectos secundarios y que describa cada problema. Asegúrese de informar al equipo de atención médica si experimenta algún problema. Esto ayuda a que el equipo de atención médica pueda tratar cualquier síntoma y efecto secundario lo más rápido posible. También puede ayudar a prevenir problemas más graves en el futuro.
Obtenga información sobre la importancia de llevar un registro de los efectos secundarios en otra parte de esta guía. Obtenga más información sobre los cuidados paliativos en una sección diferente de este sitio web.
Volver arriba
Tratamiento según el estadio del cáncer colorrectal
Se pueden recomendar diferentes tratamientos para cada estadio del cáncer colorrectal. A continuación, se describen las opciones generales por estadio. Para obtener descripciones más detalladas, consulte “Cómo se trata el cáncer colorrectal”, más arriba. Su médico trabajará con usted para desarrollar un plan de tratamiento específico basado en su diagnóstico y necesidades concretas. Los ensayos clínicos también pueden ser una opción de tratamiento contra cada estadio.
En general, los estadios 0, I, II y III pueden curarse con frecuencia mediante cirugía. Sin embargo, muchas personas con cáncer colorrectal en estadio III y algunos en el estadio II reciben quimioterapia después de la cirugía para aumentar las probabilidades de eliminar la enfermedad. Las personas con cáncer de recto en estadio II y III también recibirán radioterapia con quimioterapia, ya sea antes o después de la cirugía. Por lo general, el estadio IV no puede curarse, pero sí tratarse, y es posible controlar el crecimiento del cáncer y los síntomas de la enfermedad.
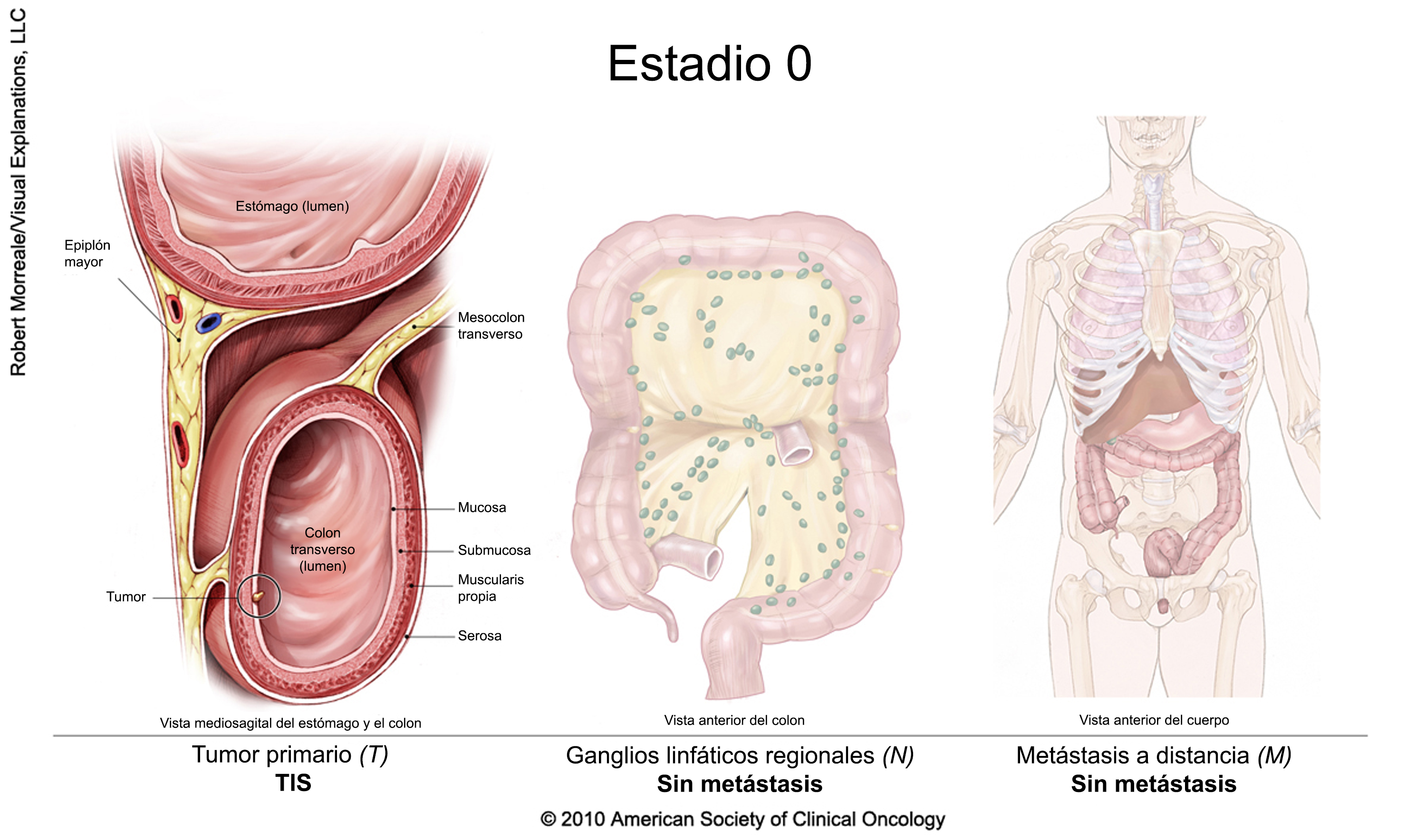
Cáncer colorrectal en estadio 0
El tratamiento habitual es una polipectomía, o extirpación de un pólipo, durante una colonoscopia. No se necesita una cirugía adicional a menos que el pólipo no se pueda extirpar completamente.
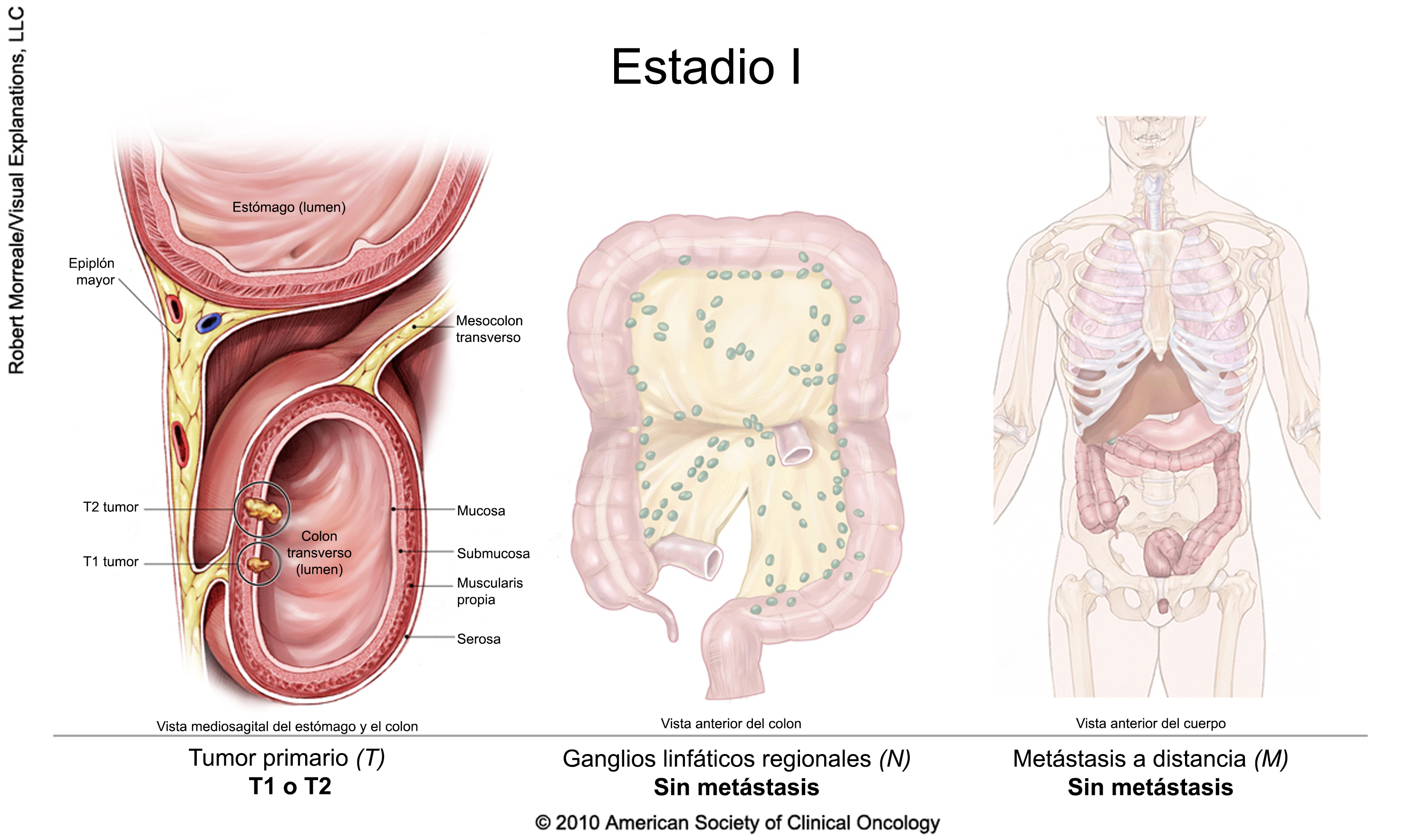
Cáncer colorrectal en estadio I
En general, el único tratamiento necesario es la extirpación quirúrgica del tumor y los ganglios linfáticos.
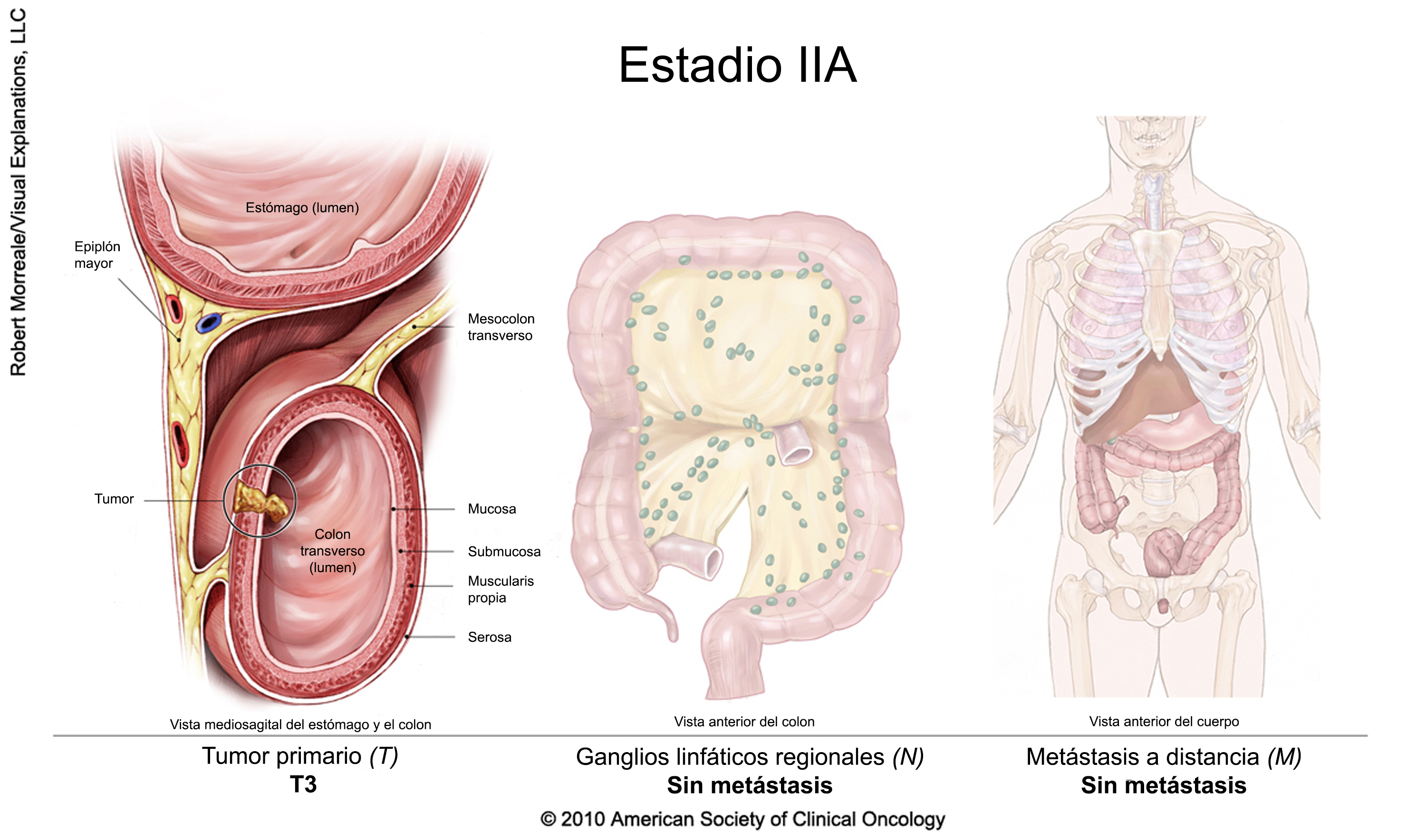
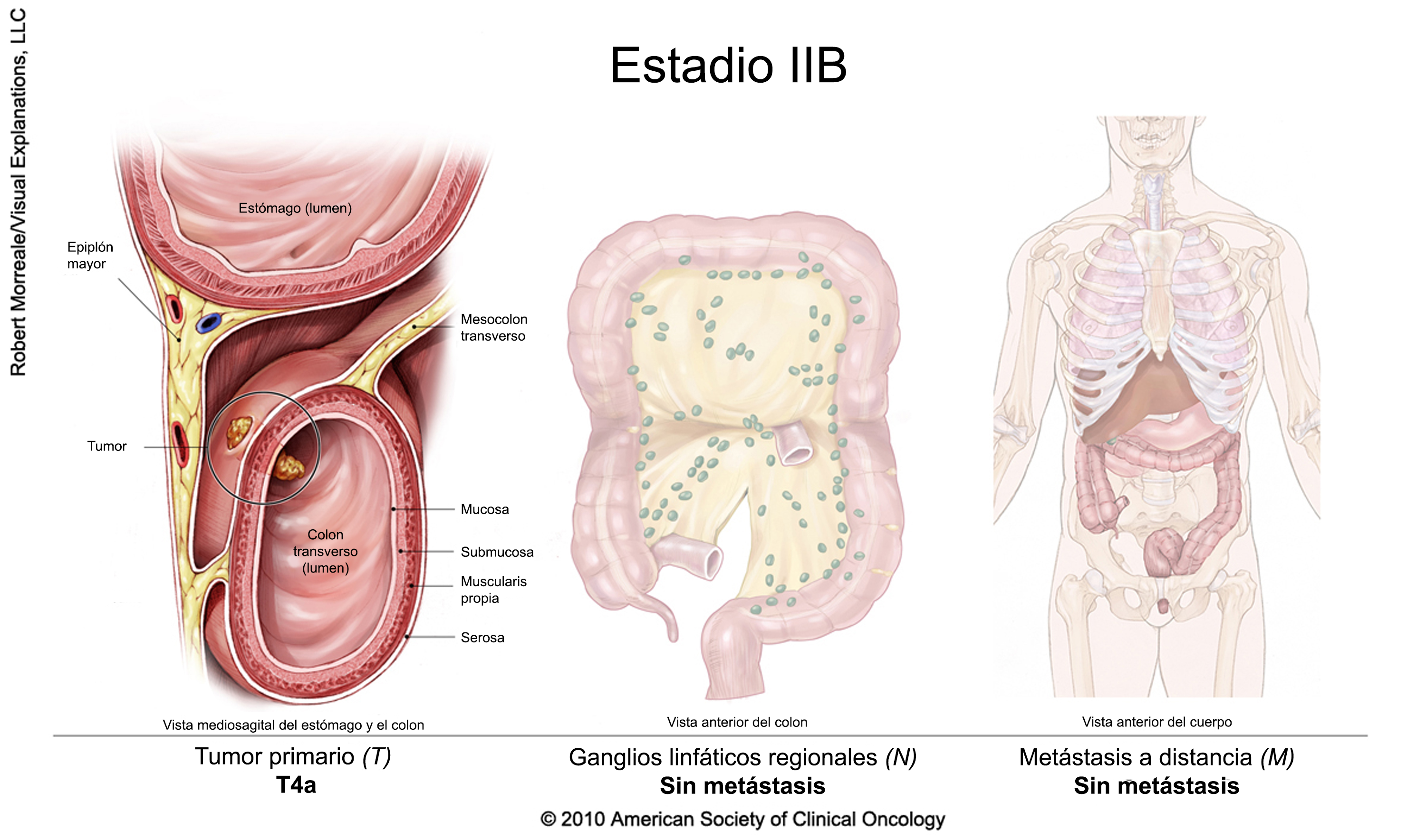
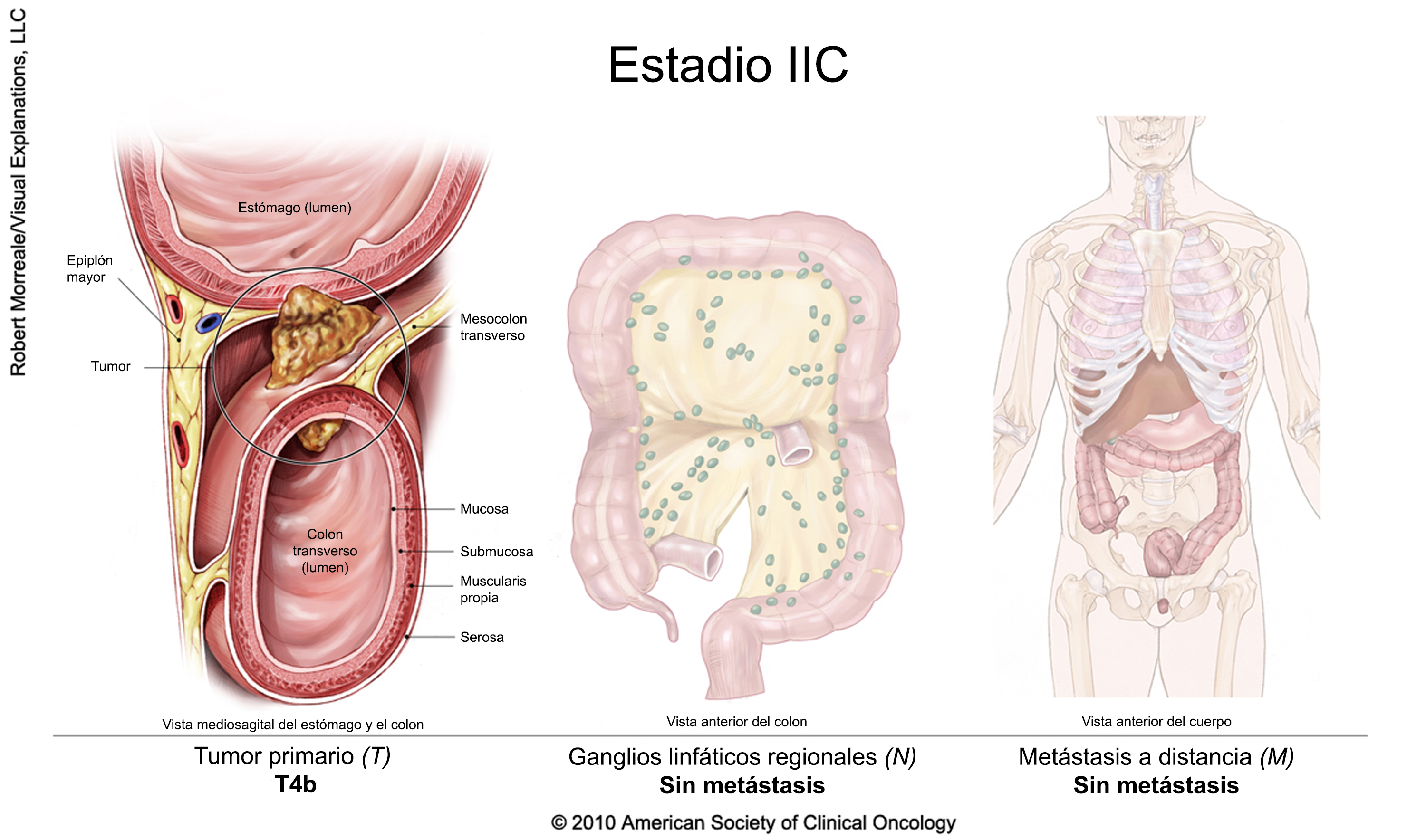
Cáncer colorrectal en estadio II
La cirugía suele ser el primer tratamiento. Las personas con cáncer colorrectal en estadio II deben hablar con el médico para determinar la necesidad de otro tratamiento después de la cirugía, ya que en algunos se podría recomendar la quimioterapia adyuvante. La quimioterapia adyuvante es un tratamiento posterior a la cirugía con el objetivo de destruir cualquier resto de células cancerosas. La American Society of Clinical Oncology no recomienda (en inglés) la quimioterapia adyuvante para muchas personas con cáncer de colon en estadio II. Las tasas de cura para la cirugía por sí misma son bastante buenas, y los tratamientos adicionales ofrecen beneficios limitados para muchas personas con cáncer colorrectal en este estadio. Sin embargo, la quimioterapia adyuvante puede recomendarse a algunas personas con cáncer que ha invadido órganos cercanos, que ha penetrado en toda la pared intestinal o que presenta características que indican un alto riesgo de recidiva. Hable con sus médicos acerca de los riesgos y de los beneficios de la quimioterapia adyuvante. Los ensayos clínicos también son una opción después de la cirugía.
En el caso de las personas con cáncer de recto en estadio II, la radioterapia suele administrarse en combinación con quimioterapia, ya sea antes o después de la cirugía. También es posible que se administre quimioterapia adicional después de la cirugía.
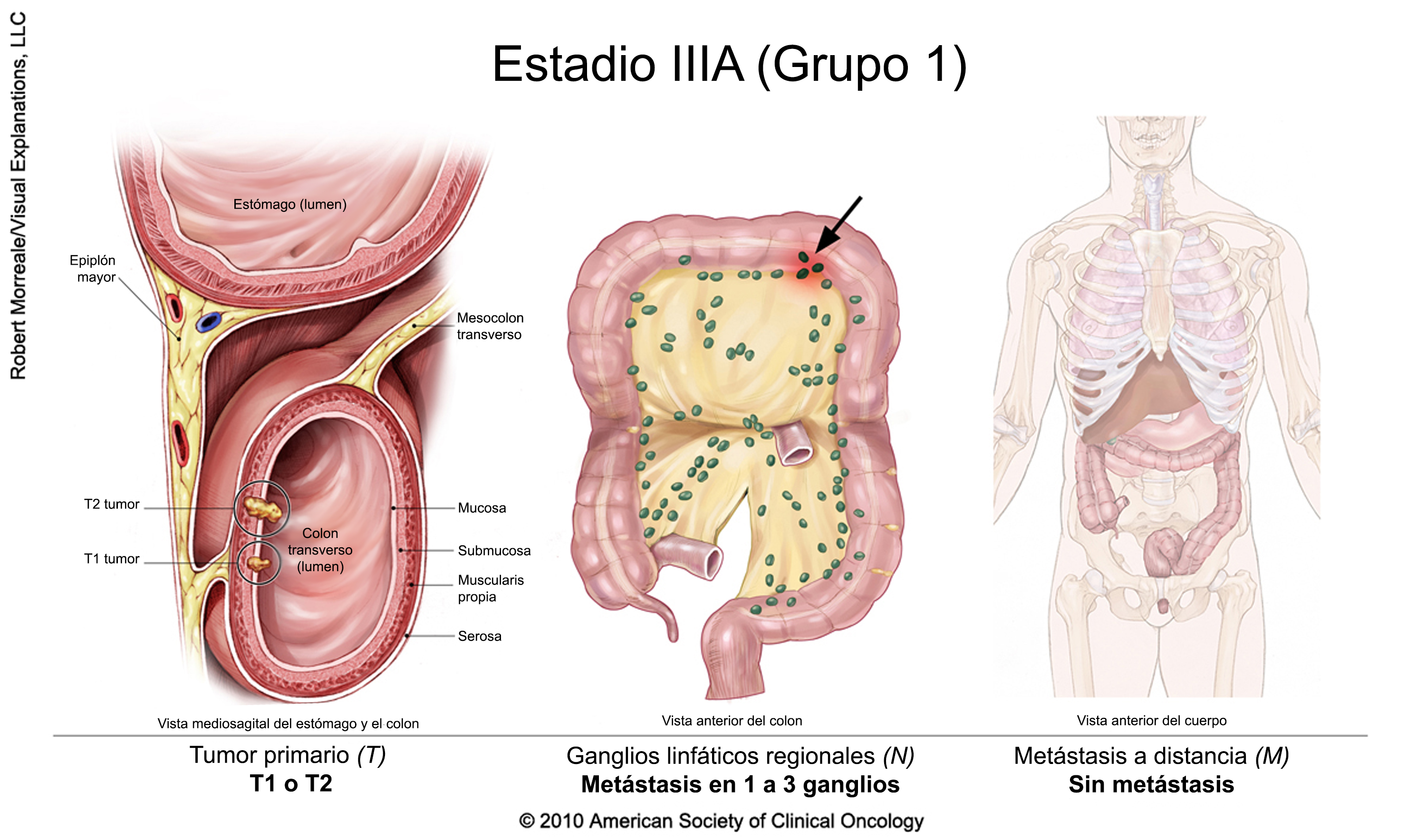
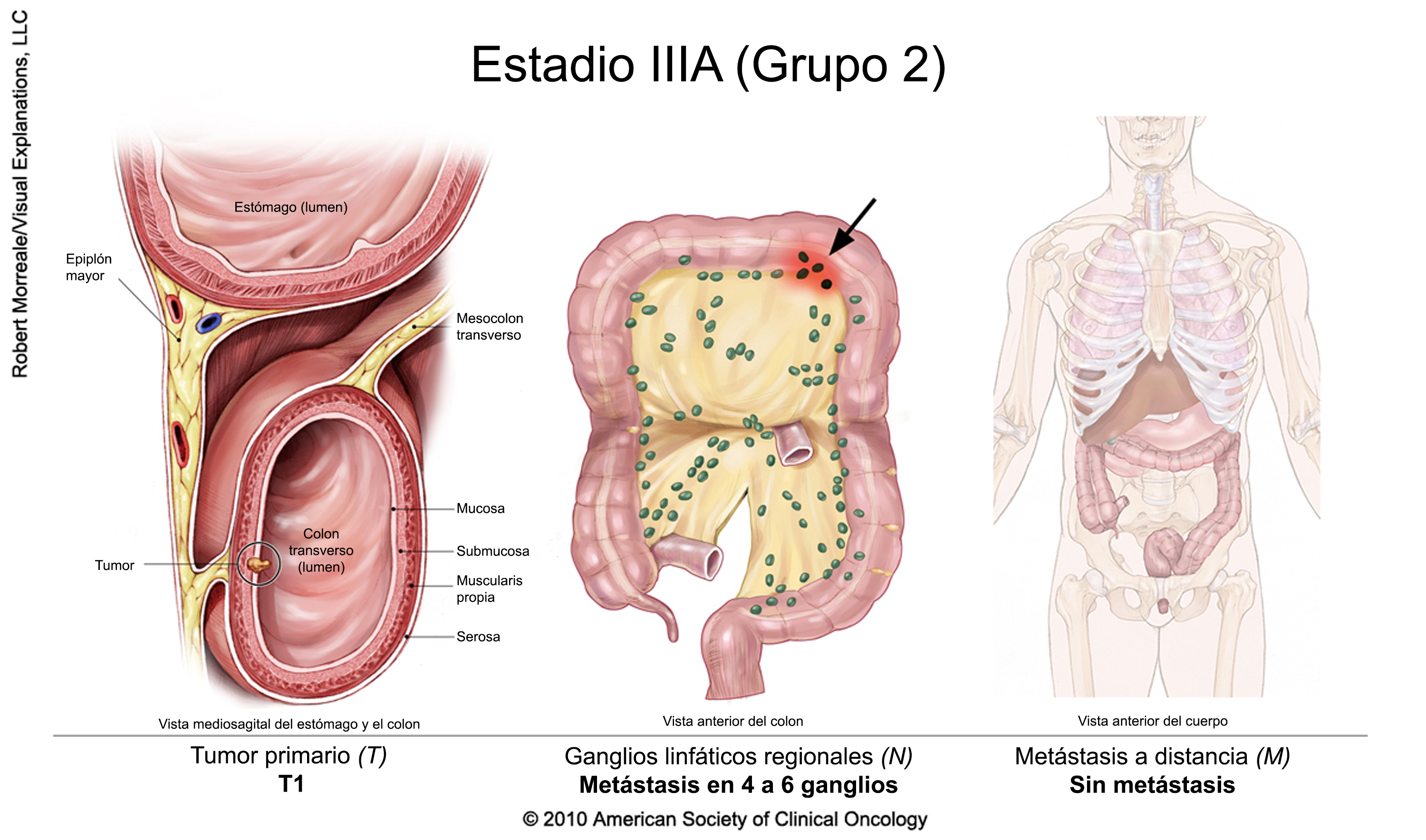
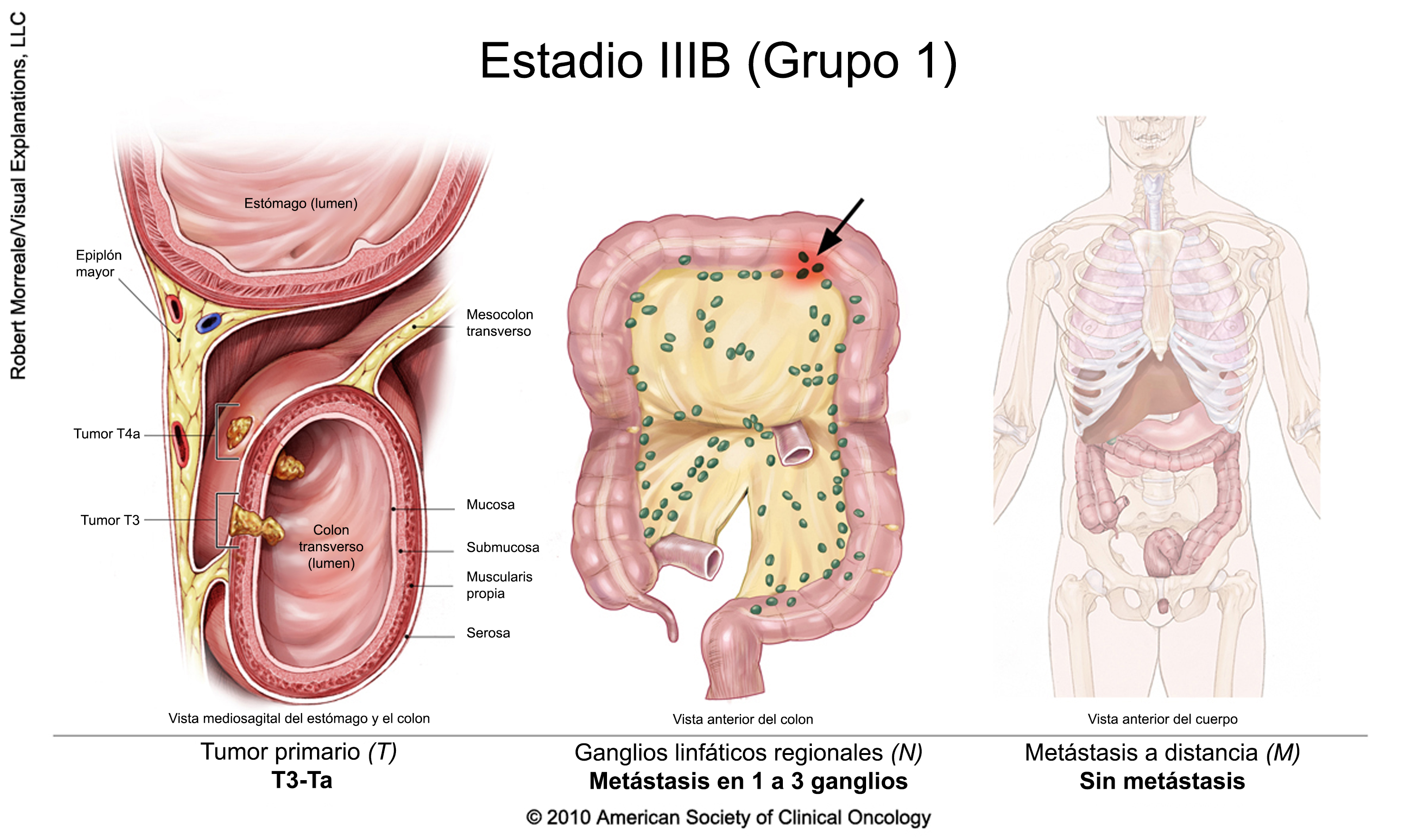
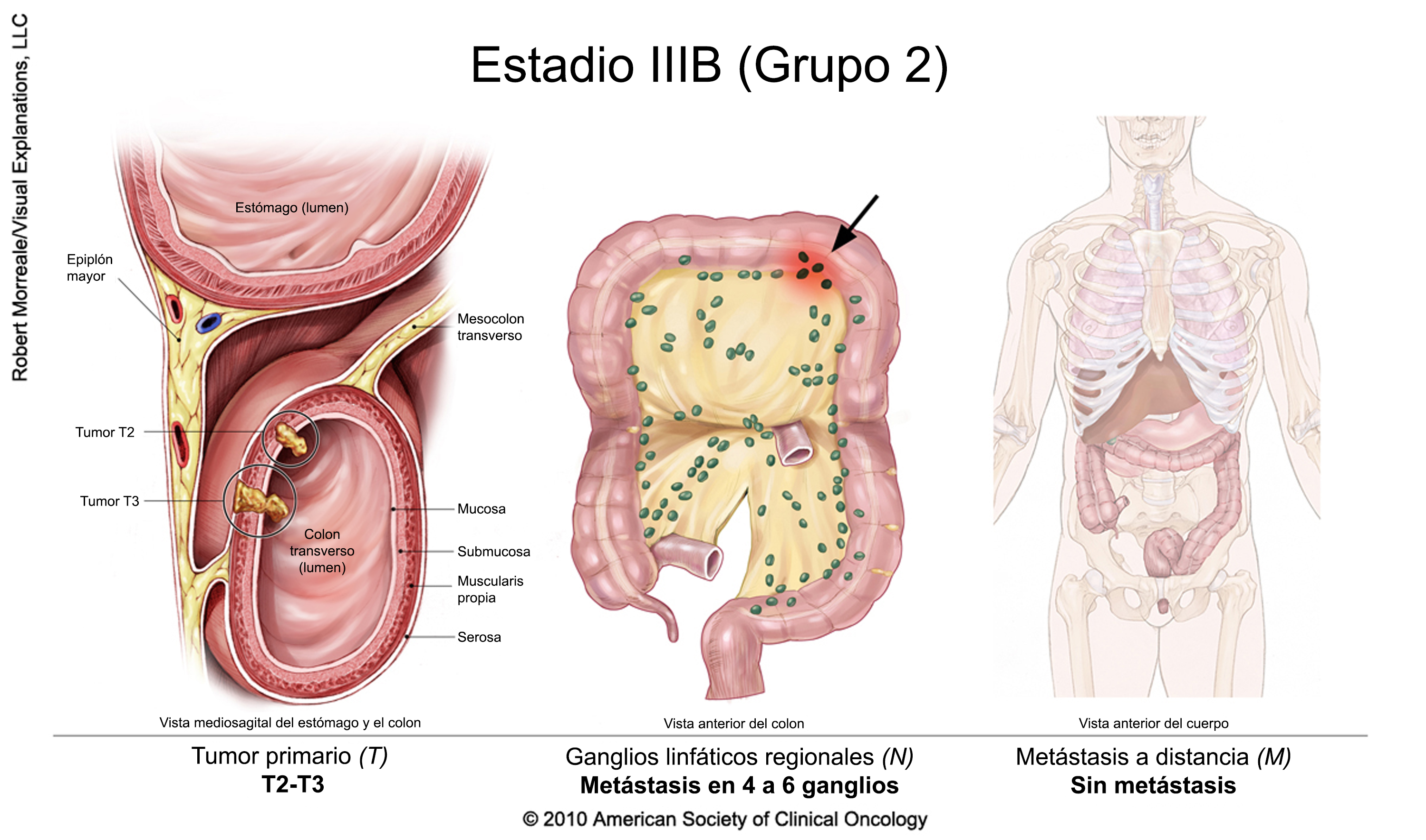
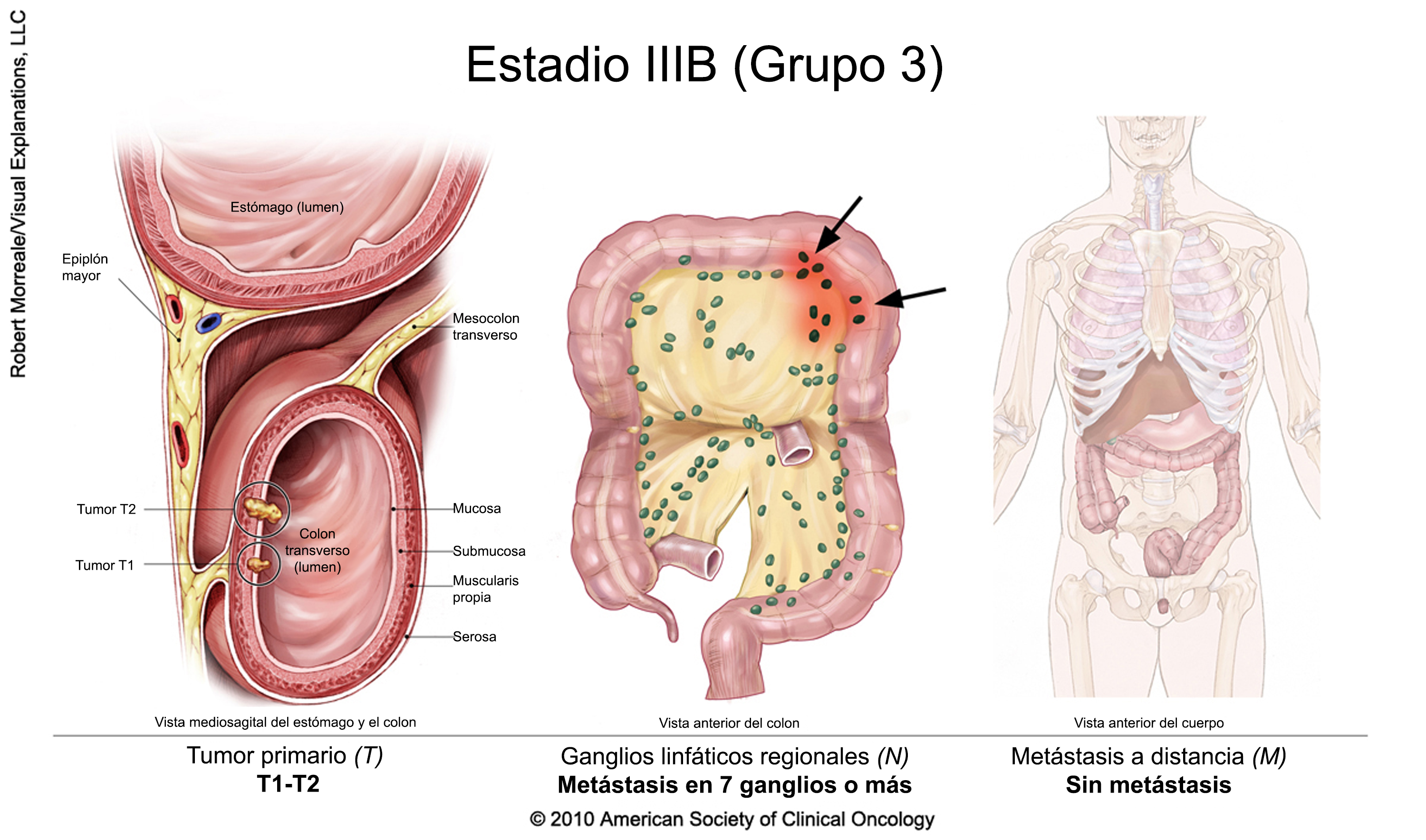
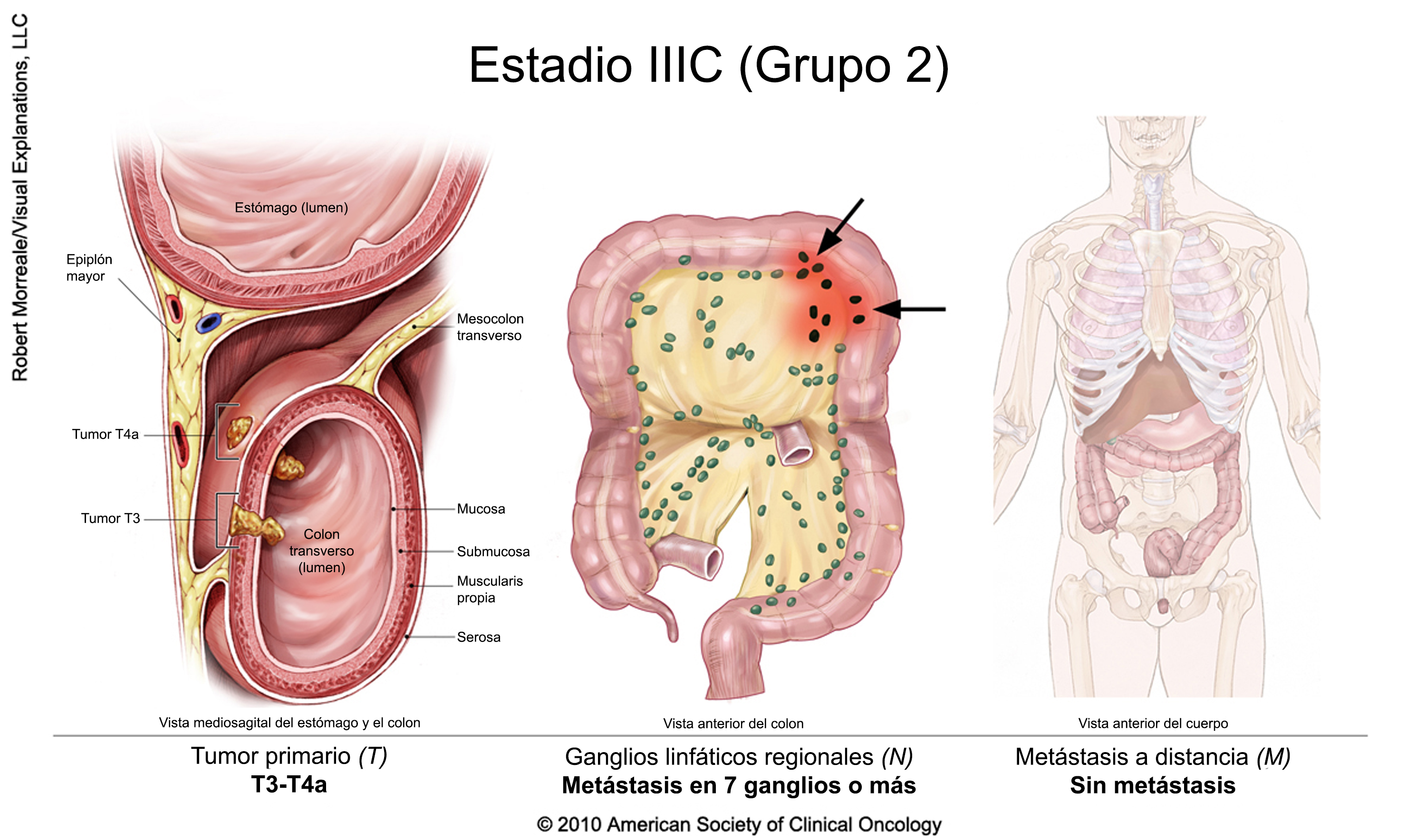
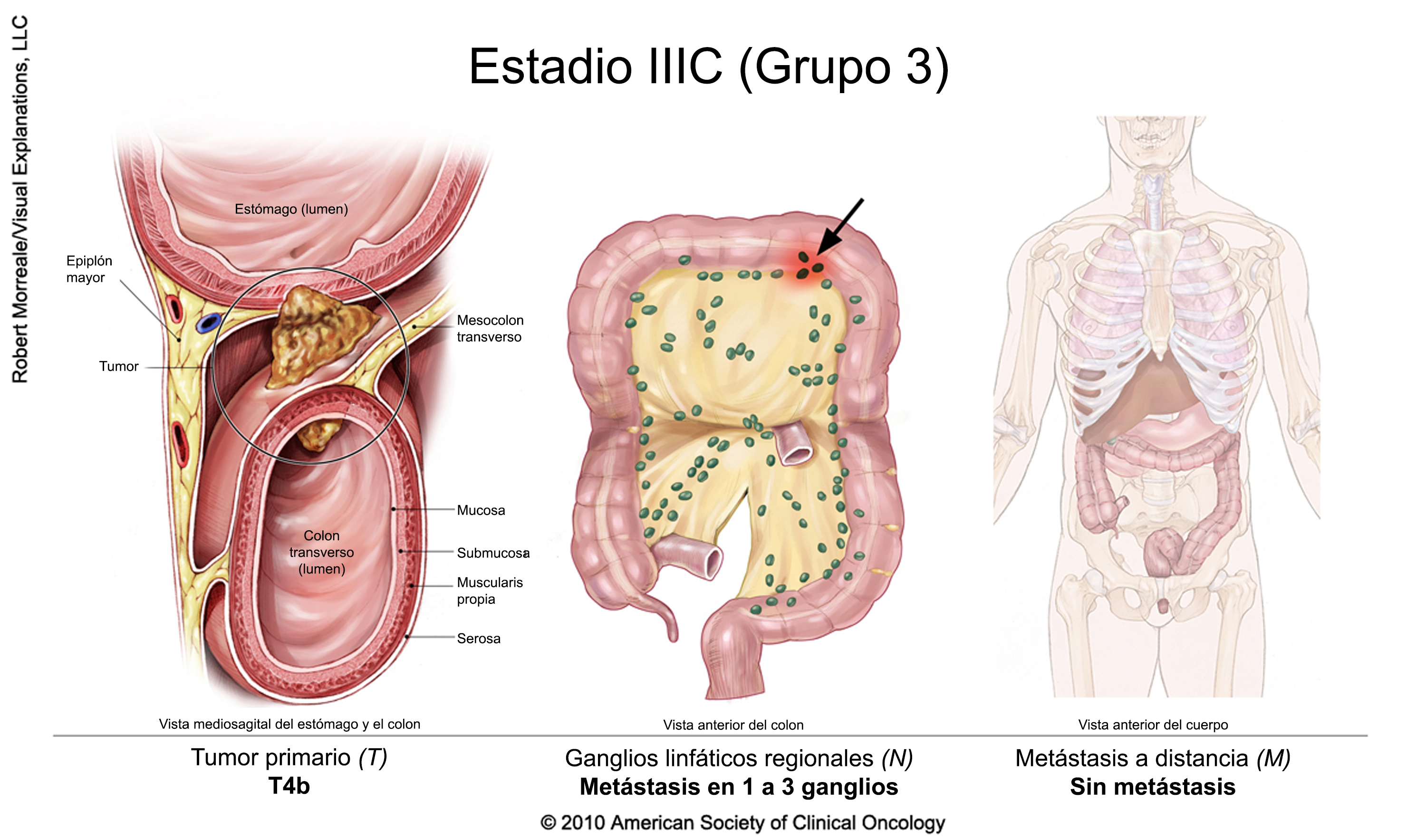
Cáncer colorrectal en estadio III
El tratamiento suele incluir la extirpación quirúrgica del tumor seguida de quimioterapia adyuvante. Un ensayo clínico también puede ser una opción. La duración de la terapia adyuvante depende del riesgo de recidiva (en función de las características del cáncer extirpado en la cirugía). Para determinar la duración del tratamiento, las recientes directrices de la American Society of Clinical Oncology recomiendan un enfoque de toma de decisiones compartida, teniendo en cuenta las características, los valores y las preferencias de los pacientes, así como otros factores, e incluyendo una discusión sobre el potencial de beneficio y los riesgos de daño asociados a la duración.
Para las personas con cáncer de recto, la radioterapia puede administrarse en combinación con quimioterapia, ya sea antes o después de la cirugía junto con quimioterapia adyuvante.
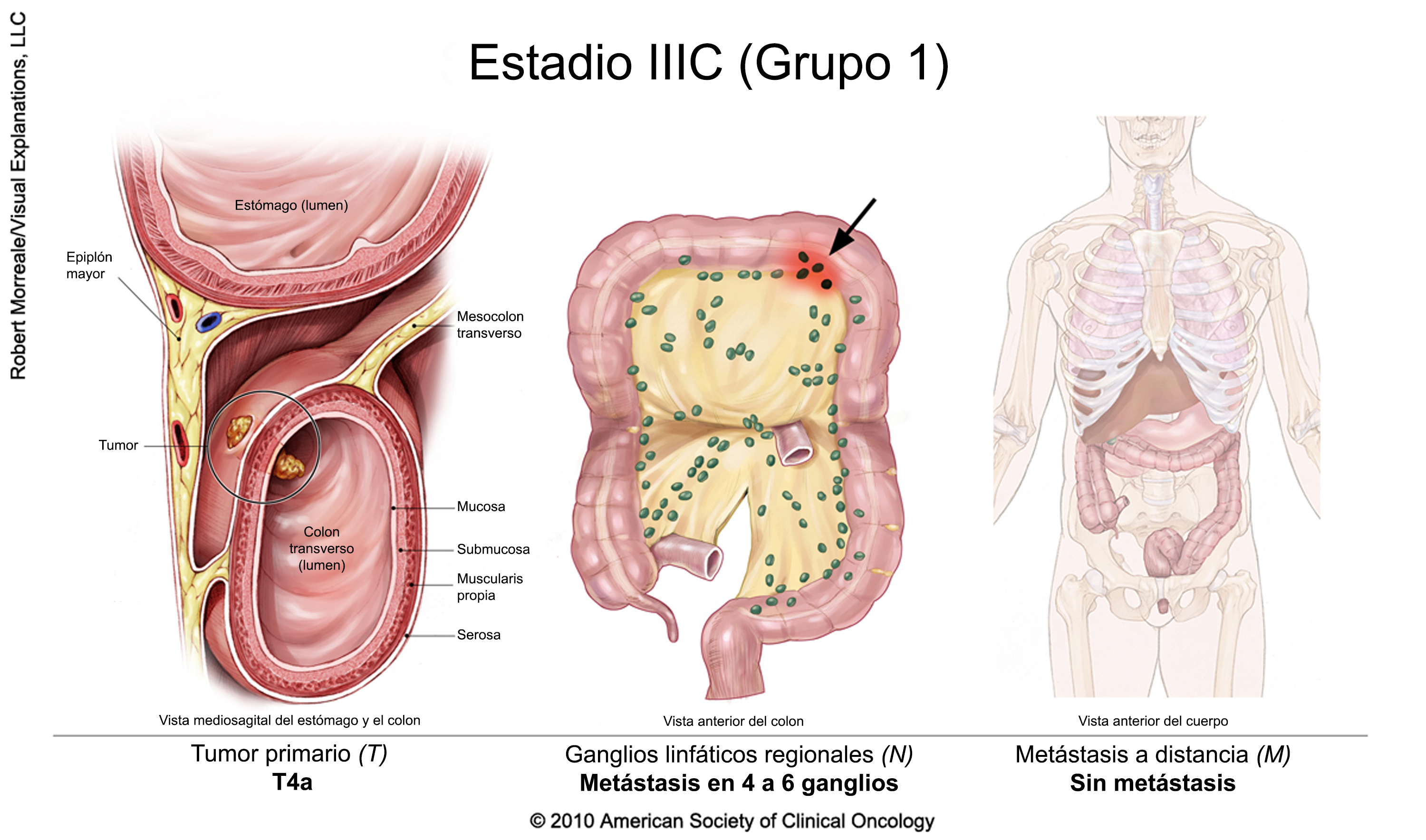
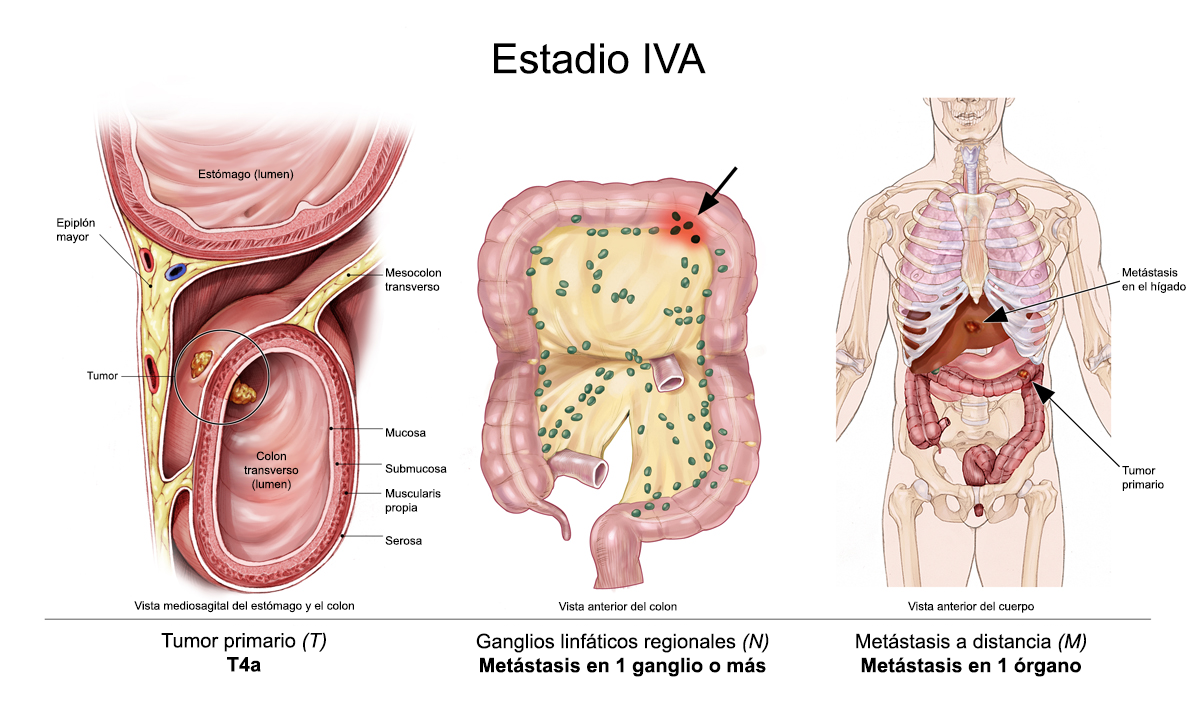
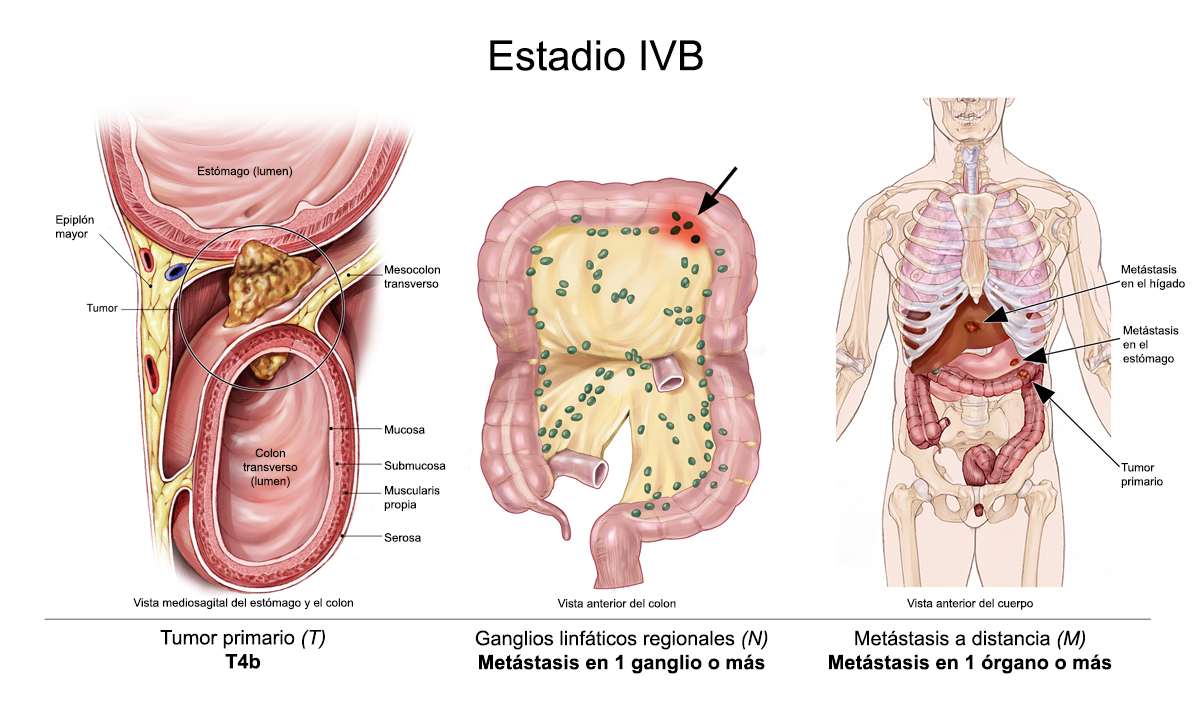
Cáncer colorrectal metastásico (estadio IV)
Si el cáncer se disemina a otra parte del cuerpo desde el lugar donde se originó, los médicos lo denominan cáncer metastásico. El cáncer colorrectal se puede diseminar hacia órganos distantes, como el hígado, los pulmones, los ovarios y el tejido llamado peritoneo que reviste el abdomen. Si esto sucede, es una buena idea hablar con los médicos que tienen experiencia en tratar este estadio del cáncer. Los médicos pueden tener opiniones diferentes sobre el mejor plan de tratamiento estándar. Los ensayos clínicos también pueden ser una opción. Obtenga más información sobre la búsqueda de una segunda opinión antes de comenzar el tratamiento, a fin de estar tranquilo con el plan de tratamiento elegido.
Su plan de tratamiento podría incluir una combinación de cirugía, radioterapia, inmunoterapia, la terapia dirigida y quimioterapia para reducir la velocidad de diseminación de la enfermedad y, a menudo, reducir de forma temporal un tumor canceroso. Los cuidados paliativos también serán importantes para ayudar a aliviar los síntomas y los efectos secundarios.
Si bien en este estadio la cirugía destinada a extirpar la porción del colon donde se inició el cáncer no suele curar la enfermedad, puede ser útil para aliviar la obstrucción del colon u otros problemas relacionados con el cáncer. La cirugía también puede usarse para extraer partes de otros órganos que contengan cáncer, lo que se denomina extirpación, y puede curar a algunas personas si una cantidad limitada del cáncer se disemina a un solo órgano, como el hígado o el pulmón.
Si el cáncer colorrectal solo se diseminó al hígado y si la cirugía es posible (ya sea antes o después de la quimioterapia), existen posibilidades de una cura completa. Aun cuando la cura del cáncer no sea posible, la cirugía puede agregar meses o aun años de vida para la persona. Determinar quién puede beneficiarse de la cirugía para el cáncer que se ha diseminado al hígado suele ser un proceso complejo que requiere de la colaboración de varios médicos de diversas especialidades para planificar la mejor opción de tratamiento.
Para muchas personas, un diagnóstico de cáncer metastásico es muy estresante y difícil de sobrellevar. Se alienta a usted y a su familia a que hablen sobre cómo se sienten con los médicos, el personal de enfermería, los trabajadores sociales u otros integrantes del equipo de atención médica. También puede ser útil hablar con otros pacientes, como a través de un grupo de apoyo u otro programa de apoyo entre pares.
Volver arriba
Remisión y probabilidad de recurrencia
Una remisión se produce cuando el cáncer no puede detectarse en el cuerpo y no hay síntomas. Esto también puede denominarse “sin evidencia de enfermedad”.
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que a muchas personas les preocupe que el cáncer regrese. Aunque muchas remisiones son permanentes, es importante hablar con su médico sobre la posibilidad de que el cáncer reaparezca. Comprender el riesgo de recurrencia y las opciones de tratamiento puede ayudarlo a sentirse más preparada si, en efecto, el cáncer reaparece. Obtenga más información sobre cómo sobrellevar el temor a la recurrencia.
Si el cáncer regresa después del tratamiento original, se denomina “cáncer recurrente”. El cáncer puede reaparecer en el mismo lugar (lo cual se denomina recurrencia local), en las cercanías (recurrencia regional) o en otro lugar (recurrencia a distancia).
Cuando hay una recurrencia, comenzará un nuevo ciclo de pruebas para obtener la mayor cantidad de información posible sobre ella. Después de realizadas estas pruebas, usted y su médico hablarán sobre sus opciones de tratamiento. A menudo, el plan de tratamiento puede incluir los tratamientos descritos anteriormente, como, por ejemplo, cirugía, radioterapia, quimioterapia, inmunoterapia o terapia dirigida, pero quizás se combinen de un modo diferente y dependerá de las características moleculares de su cáncer y del estado general de su organismo. El médico puede sugerirle ensayos clínicos que estén estudiando métodos nuevos para tratar el cáncer colorrectal recurrente. Generalmente, las opciones de tratamiento para el cáncer recurrente son las mismas que para el cáncer metastásico. Sea cual sea el plan de tratamiento que usted elija, los cuidados paliativos serán importantes para aliviar los síntomas y los efectos secundarios.
Las personas con cáncer recurrente a veces sienten emociones como incredulidad o temor. Es recomendable que hable con su equipo de atención médica respecto de estos sentimientos y que solicite servicios de apoyo que lo ayuden a sobrellevar la situación. Obtenga más información sobre cómo afrontar la recurrencia del cáncer.
Volver arriba
Si el tratamiento no funciona
Recuperarse del cáncer no siempre es posible. Si el cáncer no se puede curar o controlar, la enfermedad se puede denominar cáncer avanzado o terminal.
Este diagnóstico es estresante y, para algunas personas, hablar sobre el cáncer avanzado resulta difícil. Sin embargo, es importante que mantenga conversaciones abiertas y sinceras con su equipo de atención médica a fin de expresar sus sentimientos, preferencias e inquietudes. El equipo de atención médica tiene habilidades especiales, experiencia y conocimientos para brindar apoyo a los pacientes y a sus familiares, y está aquí para ayudar. Es extremadamente importante asegurarse de que una persona se sienta físicamente cómodo, que no tenga dolor y que reciba apoyo emocional.
Es posible que las personas con cáncer avanzado y con una expectativa de vida inferior a 6 meses quieran considerar los cuidados para enfermos terminales. Los cuidados para enfermos terminales están pensados para proporcionar la mejor calidad de vida posible para las personas que están cerca de la etapa final de la vida. Es recomendable que usted y su familia hablen con el equipo de atención médica respecto a las opciones de cuidados para enfermos terminales, que incluyen cuidados domiciliarios para enfermos terminales, cuidados en un hospital de cuidados paliativos u otros lugares de atención médica. El cuidado de enfermería y los equipos especiales pueden hacer que permanecer en el hogar sea una opción factible para muchas familias. Obtenga más información sobre la planificación de la atención del cáncer avanzado.
Después de la muerte de un ser querido, muchas personas necesitan apoyo para ayudarlas a sobrellevar la pérdida. Obtenga más información sobre sufrimiento y pérdida.
Volver arriba
La siguiente sección de esta guía es Acerca de los ensayos clínicos. Ofrece más información sobre los estudios de investigación que se centran en buscar mejores maneras de atender a las personas con cáncer. Use el menú para elegir una sección diferente para leer en esta guía.